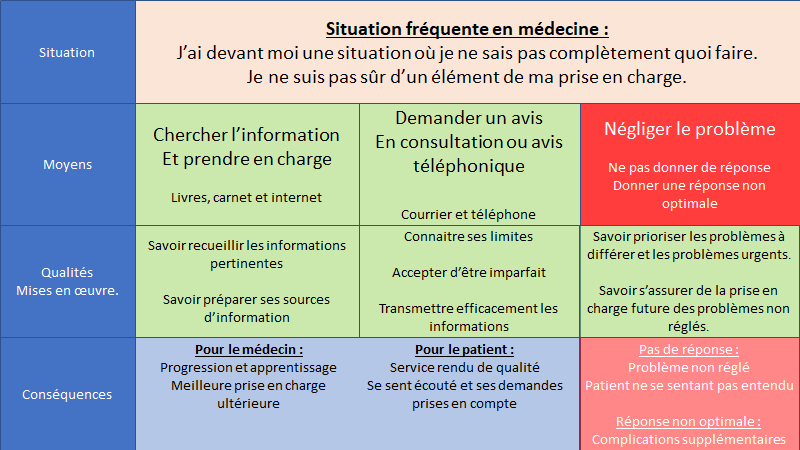
Le temps viendra où un patient aura une demande ou un problème et que vous ne saurez pas quoi faire.
Cela risque de vous arriver quotidiennement, ou au moins très régulièrement.
Bienvenue en médecine ! (et dans le monde des humains !)
En tant que spécialiste ou en tant que généraliste, vous devrez alors faire un choix :
- Prendre en charge vous même,
- Passer la main
- Ou négliger le problème.
Et faire le mauvais choix peut vous exposer à un drame :
- Celui de ne pas progresser et de vous retrouver au fil du temps de plus en plus en difficulté.
- Celui d’être dans l’incertitude de l’efficacité de vos soins, facteur de stress.
- Celui de porter préjudice à un patient soigné de manière non optimale.
Heureusement, vous avez des ressources pour vous permettre de faire les bons choix.
1) Comprendre / apprendre et prendre en charge la situation.
C’est le choix que vous devrez prendre au cours de votre apprentissage, et pour les problématiques « simples » quand vous avez les bases.
Cela coûte du temps, demande un effort, mais vous permet de progresser.
Le temps investi dans un apprentissage est en général regagné au long terme.
Chaque fois que vous rencontrez le problème, vous le réglerez plus vite si vous avez appris à le gérer.
S’il n’y a pas d’apprentissage, le problème vous coûtera toujours les mêmes ressources à le régler.
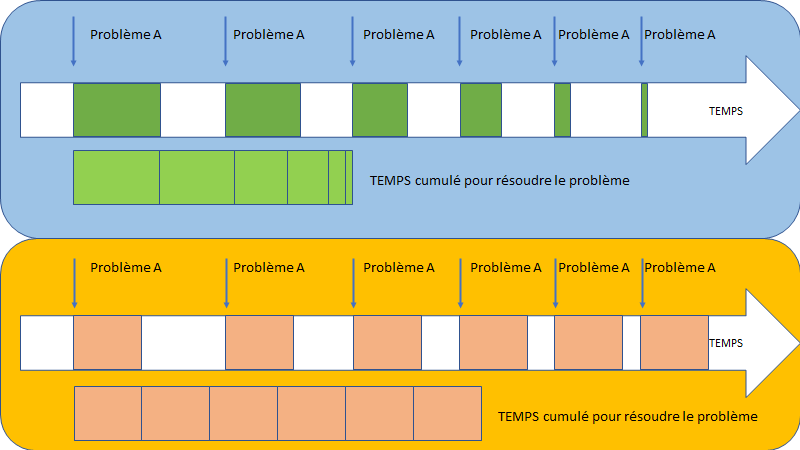
Faites en sorte d’apprendre (et ne pas négliger) quand vous êtes confronté à un problème fréquent. Vous gagnerez au final plus de temps (en plus de gagner en qualité)
Notre ami internet
On trouve « tout et n’importe quoi » sur internet.
La préparation est importante puisque :
- On doit trouver l’information vite (Accessible),
- Il faut que l’information soit d’actualité (Récente)
- La décision prise doit être optimale, on doit pouvoir faire confiance à l’information (Fiable)
ce qui donne l’acronyme : ARF !
Quelques exemples de préparation :
- Un carnet / un fichier personnel sur téléphone avec vos problématiques fréquentes : Au cours du temps, vous allez pouvoir créer votre propre base de données avec les prises en charge adaptées aux situations, malgré les oublis.
Les 2 limites du carnet sont
1) La nécessité d’actualiser les connaissances et les prises en charge, qui vont évoluer au cours des années
2) On note dans ce cahier les problématiques les plus fréquentes, et donc ne cette stratégie ne marche pas pour les cas rares. - Le VIDAL, et autres applications permettant de connaitre les posologies, les effets indésirables des traitements.
- Antibioclic : Une application pour connaitre quel antibiotique prescrire dans les situations courantes.
- Pour les patients insuffisants rénaux, le site « GPR » sur internet permet de connaitre les modalités d’ajustement de posologie des traitements selon la fonction rénale. L’inscription préalable (nécessaire pour accéder au site) et le fait de placer ce site dans vos favoris permettra une meilleure efficacité.
- Les PNDS (Protocole National de Diagnostic et de soins) contiennent les informations pour la prise en charge de pathologies rares (ils sont volumineux mais contiennent des chapitres avec les informations utiles et ce qu’il faut faire en consultation).
- Répertorier au préalable les sites internet, les médias véhiculant l’information pertinente dont vous avez besoin.
Vous pouvez demander aux autres médecins où ils vont chercher l’information quand ils en ont besoin sur tel ou tel sujet.
2) Passer la main / demander un avis à un autre médecin.
C’est le meilleur choix quand vous n’avez pas les bases (prérequis) pour être efficace.

Parmi ces prérequis, il peut s’agir de l’insuffisance de connaissance dans le domaine présenté, d’une insuffisance sémiologique (Notamment dans situations où la sémiologie est complexe comme la neurologie, la dermatologie, la rhumatologie…).
Exemple : Les situations infectiologiques intra hospitalières, peuvent être complexes et nécessiter l’évaluation :
- du germe (le plus souvent une bactérie) et de ses caractéristiques,
- de la porte d’entrée,
- de la présence ou non de matériel,
- des antécédents du patient,
- de la fonction rénale,
- du poids,
- du site infecté,
- des allergies du patient…
La réponse doit être rapide, l’avis direct (téléphonique en présentiel) est optimal, car internet ou vos sources ne pourront pas vous donner tous les pré-requis en quelques minutes pour prendre les bonnes décisions.
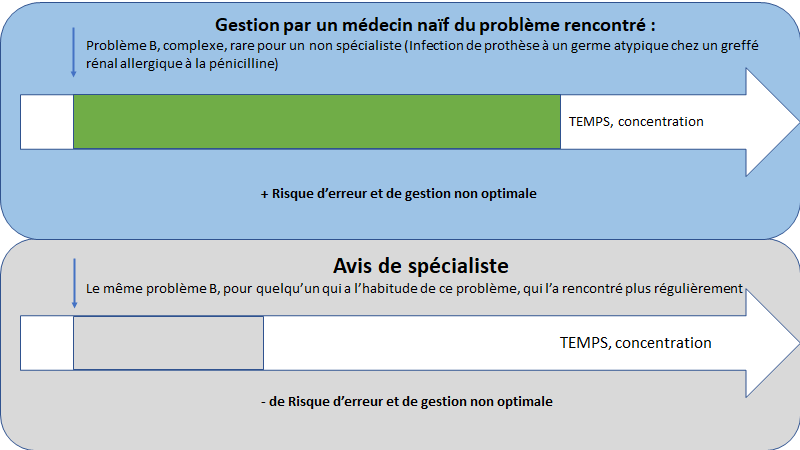
Demander l’avis à un autre médecin peut également vous permettre d’apprendre sur le sujet et être plus à l’aise pour la prochaine fois.
NB : Demander un avis, notamment en direct, peut être désagréable même quand c’est la solution la plus intelligente et la plus efficace.
Vous exposez à une autre personne un « défaut » (ne pas savoir) que vous auriez préféré garder pour vous… et de plus il arrive que votre interlocuteur peut vous faire une remarque sur ce point (sur lequel lui est à l’aise).
N’oubliez pas avant de décrocher votre téléphone que votre objectif est de soigner au mieux votre patient, que vous vous battez pour lui. Et que quelques soient vos « défauts » vous avez cette qualité. Enfin ne pas savoir peut toujours se corriger.
Quand il n’y a pas d’urgence, adresser le patient en consultation est un moyen simple de lui donner toutes les chances.
Donc, les autres médecins sont vos amis !
3) Négliger le problème (non recommandé)
Le fait de négliger une problématique n’est évidemment pas recommandé, et peut prendre 2 formes :
a) Ne pas donner de réponse.
Le patient a une plainte ou une anomalie
–> vous décidez de ne pas la prendre en compte, de ne pas communiquer au patient ou à un autre spécialiste.
Même si la confrontation avec une problématique que l’on ne maitrise pas est désagréable, même la plus « petite » anomalie (Des symptomes en rapport avec un reflux gastro-œsophagien peuvent sembler de moindre importance en comparaison à d’autres maladies) peut avoir un retentissement et des conséquences importantes au long terme.
Exemple fréquent : Le tabagisme : Le tabagisme est noté dans les antécédents du dossier et le mode de vie, sans discussion avec le patient, ni de proposition d’une quelconque prise en charge.
Il suffit de peu pour améliorer le pronostic global des patients, le conseil minimal (exprimer la possibilité d’arrêter de fumer) ayant déjà un effet, orienter vers quelqu’un qui peut accompagner le patient peut augmenter son espérance de vie en bonne santé.
- Au minimum, il faudrait communiquer le problème (au patient, à un autre médecin, faire une demande de consultation).
- Ne pas donner de réponse peut altérer la relation avec le patient, et fait une occasion de s’améliorer en moins pour traiter les autres patients.
Pas de réponse = mauvaise réponse
b) Donner une réponse inadaptée :
Le médecin donne une réponse mais elle n’est pas optimale. Elle est souvent construite par des expériences antérieures non optimales (« Je fais comme j’ai toujours fait ») qui donnent une impression de savoir gérer une situation.
Exemple des traitements anxiolytiques : Les traitements par Benzodiazépines sont des médicaments efficaces contre l’anxiété.
Les indications sont restreintes en temps, et dont les effets secondaires sont manifestes (Chutes, troubles cognitifs, dépendance, confusion, somnolence…) quand on ne respecte pas ces indications.
Pourtant, quand le patient anxieux consulte, on peut être tenté de renouveler simplement le traitement (régulièrement le patient ne souhaite pas l’arrêter) et l’exposer à des effets secondaires.
De plus, la demande du patient cache potentiellement d’autres troubles (Notamment, troubles de l’humeur, troubles anxieux…) qui nécessitent une prise en charge plus complète qu’un simple comprimé anxiolytique qui peut masquer le problème.
Il y a des situations où l’on décide de ne pas traiter un patient, cela doit rester une décision argumentée et pas un choix par défaut de connaissance.
c) Différer la résolution du problème
Quand le problème n’est pas prioritaire, différer n’est pas une négligence :
- Si l’on s’assure que le problème sera réglé.
- Et qu’il n’y a pas de conséquence grave dans l’intervalle.
Dans l’urgence on ne prend pas toujours les bonnes décisions, et il faut se retenir de donner une réponse rapide pour donner une réponse adaptée.
Une réponse inadaptée peut être changée à posteriori : vous avez possibilité de revoir le patient, de changer vos ordonnances, etc. Une solution « incomplètement adaptée mais transitoire » avant un avis spécialisé ou une révision est possible.
Exemple : Je donne un traitement anxiolytique pour traiter les symptômes gênants du patient MAIS je m’assure de proposer une prise en charge plus complète secondairement.
En conclusion générale :
- Préparer des sources d’information de qualité (ARF : Accessibles, Récentes et fiables) pour trouver des solutions et apprendre.
- Connaitre ses limites et les accepter : Votre attitude profitera au patient.
- Communiquer les problèmes à ses confrères quand ils sont plus à même de les régler vite et bien.
- Gérer les priorités et avoir la discipline de donner une réponse à chaque problème.