Cet article s’adresse aux personnes qui sont au moins en 4ème année de médecine.
On parlera ici des troubles de conduction, une des 5 familles d’anomalies de l’ECG.

Conduction cardiaque normale
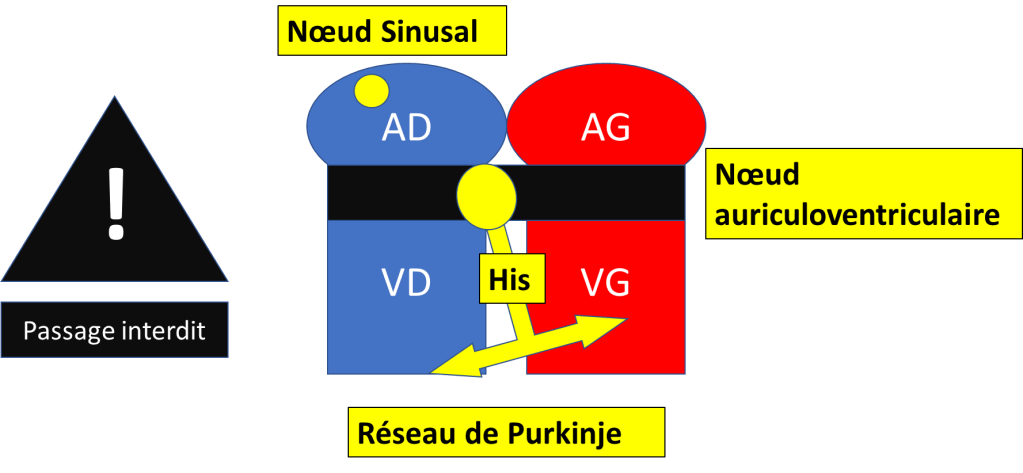
VD Ventricule droit. VG : Ventricule gauche.
L’influx électrique passe par différentes structures :
- Le noeud sinusal est le pacemaker (= « qui fait le rythme ») habituel du coeur.
- L’influx se propage dans les 2 oreillettes et donne l’onde P.
- Il se déplace également vers les ventricules mais ne peut le faire habituellement que par le noeud Auriculo-ventriculaire (Le reste est imperméable).
- Ensuite il passe par le faisceau de his qui se divise en 2 branches (gauche et droite) pour activer les ventricules simultanément en passant par les fibres de Purkinje.
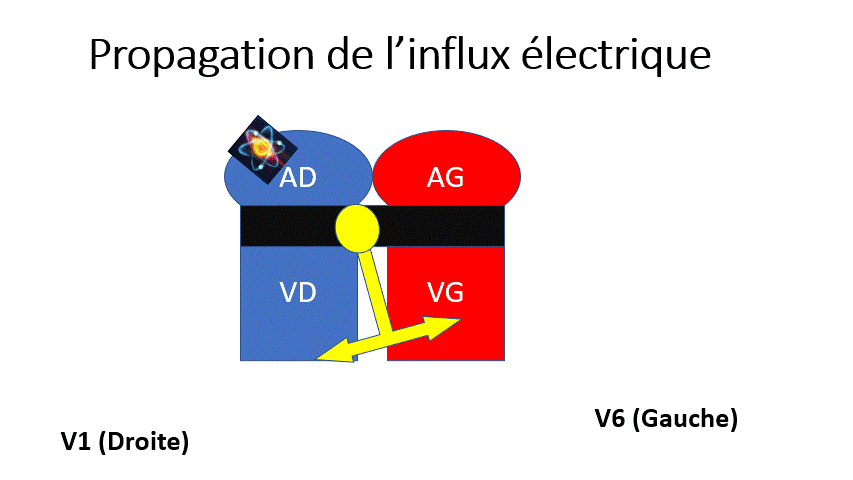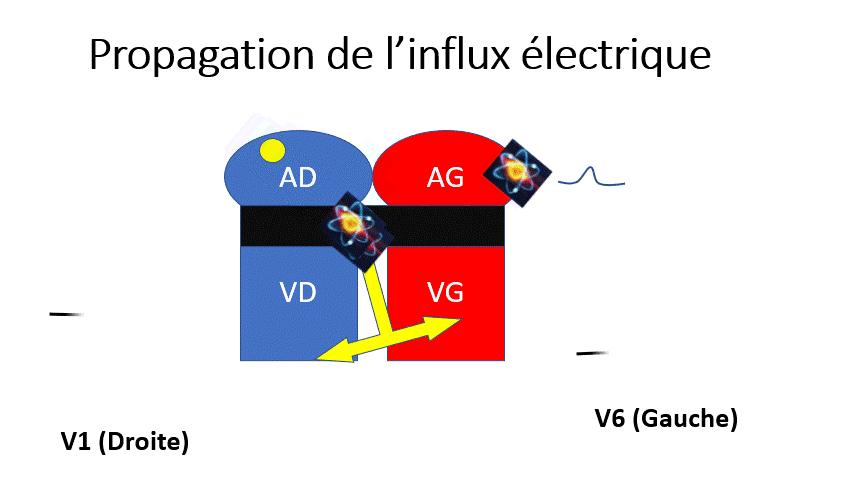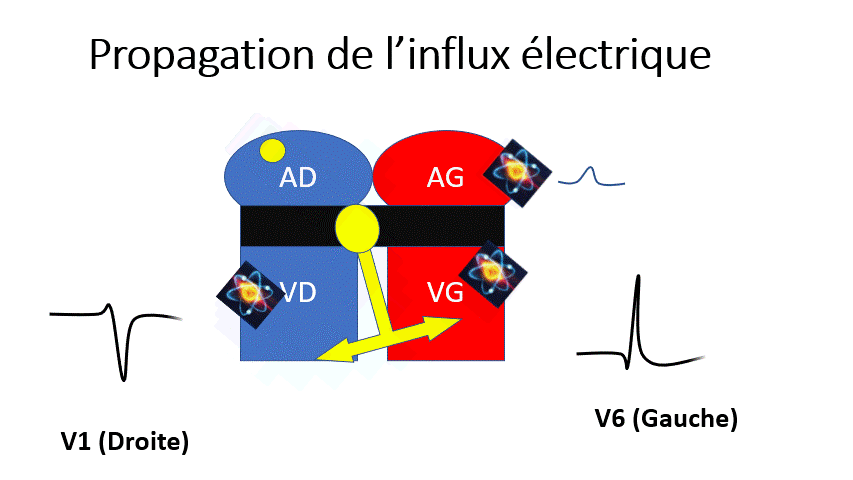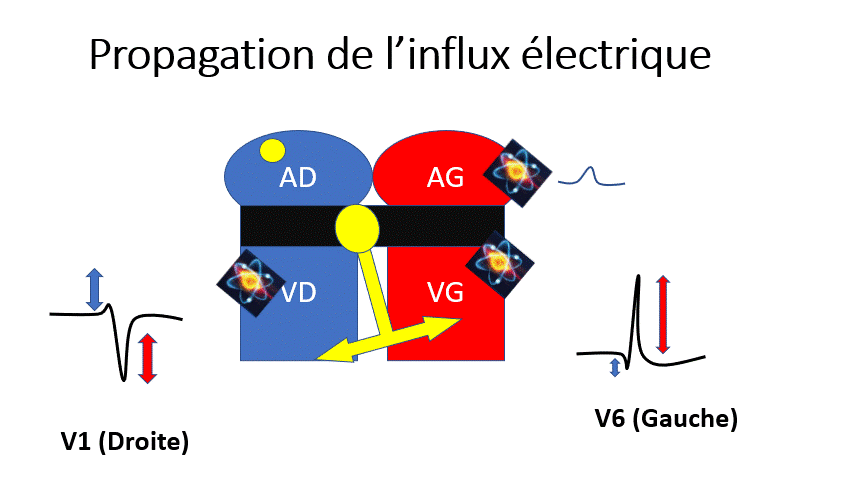
Voyons maintenant les principales anomalies de conduction que l’on peut rencontrer
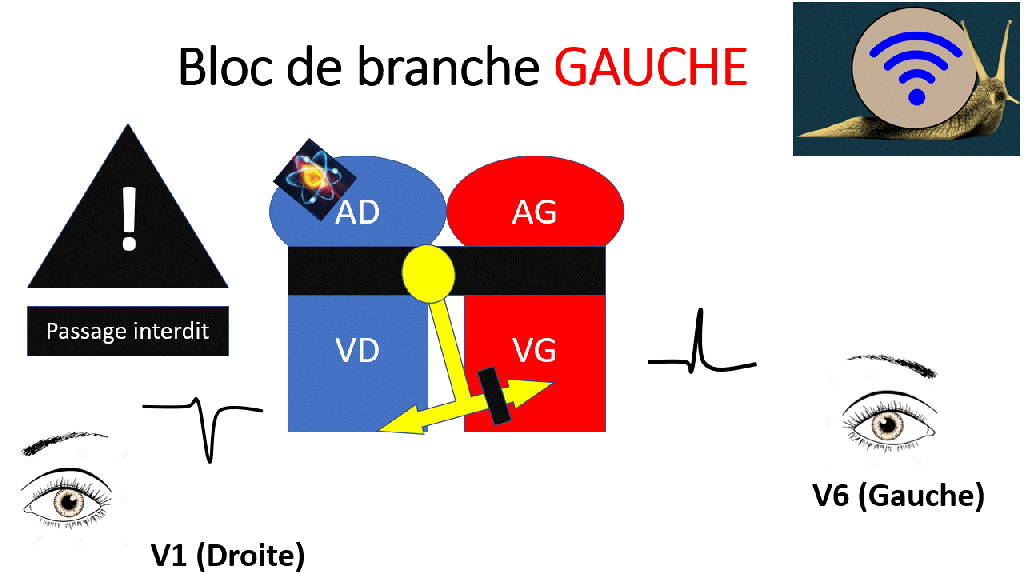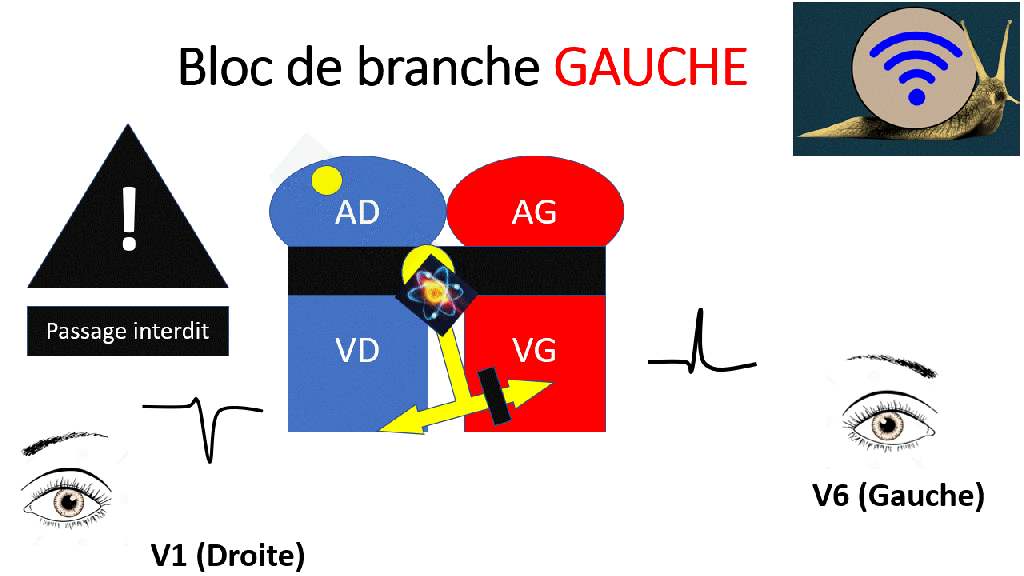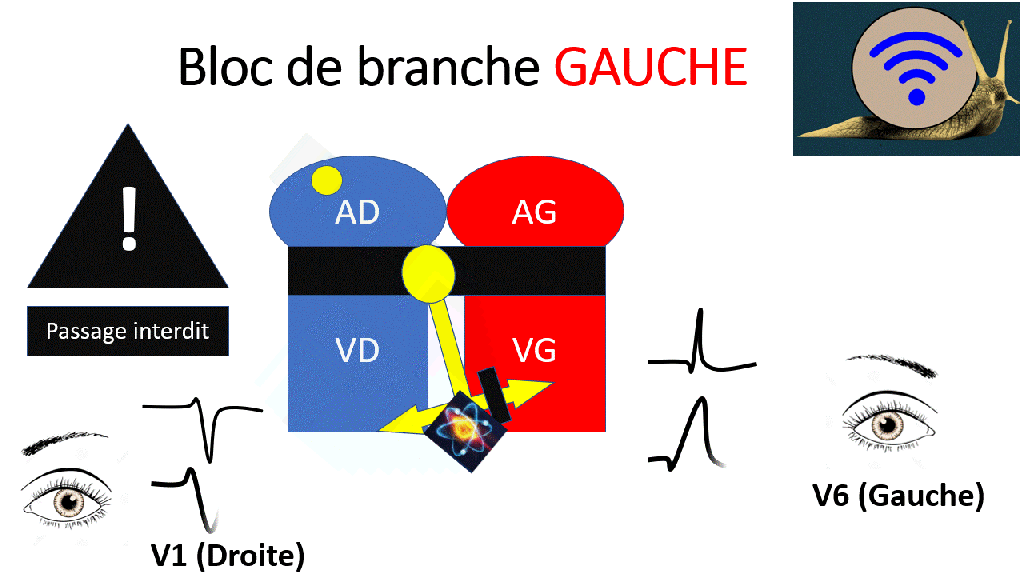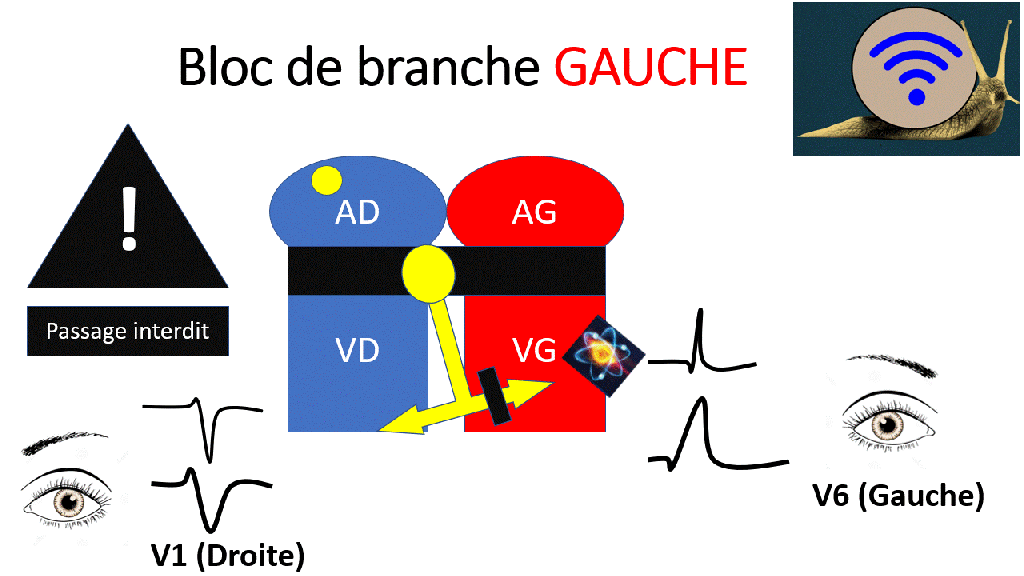
Blocs de branche
Lors d’un bloc de branche, les ventricules ne se dépolarisent pas en même temps.
De ce fait le QRS est élargi > 120ms (D’abord un ventricule puis l’autre). L’aspect du QRS dépend du type de bloc de branche.
Les électrodes pré-cordiales enregistrent une onde positive quand le signal électrique se rapproche et une onde négative lorsqu’elle s’éloigne.
Le signal électrique le plus ample est habituellement celui du ventricule gauche. Lors d’un bloc de branche gauche, l’aspect des QRS est le même mais plus large.
aiguë (IDM) ou chronique (cardiopathie).
Le bloc de branche gauche change le segment ST (troubles de la repolarisation secondaire) et peut être causé par une ischémie coronaire. Il est donc important de connaitre l’ancienneté. Si un bloc de branche gauche apparait (non connu auparavant), il faut rechercher une ischémie aigue.
Resynchronisation
Un bloc de branche gauche gêne la contraction normale et efficace du ventricule gauche, puisqu’il y a un retard entre la contraction du septum et de la paroi latérale.
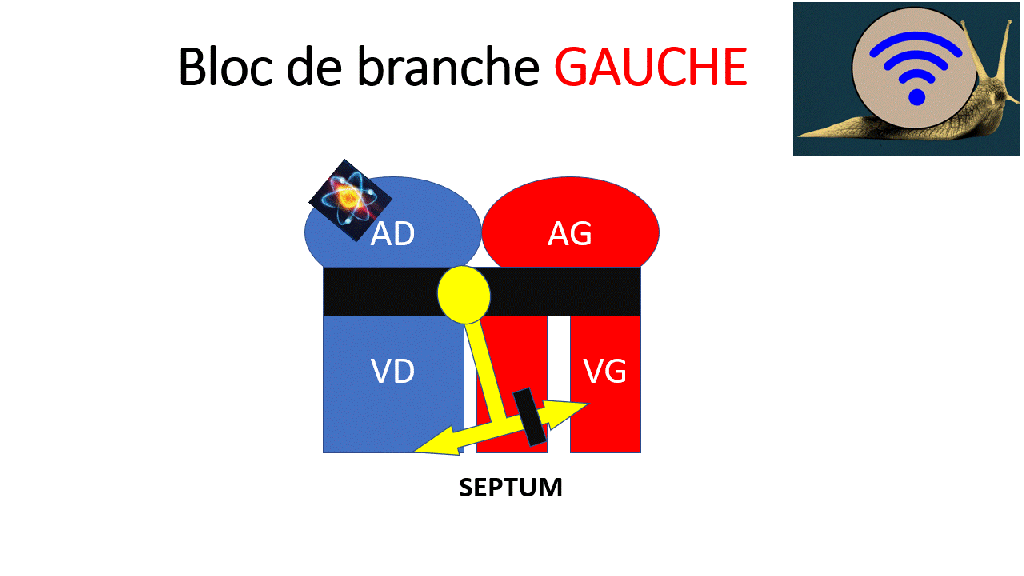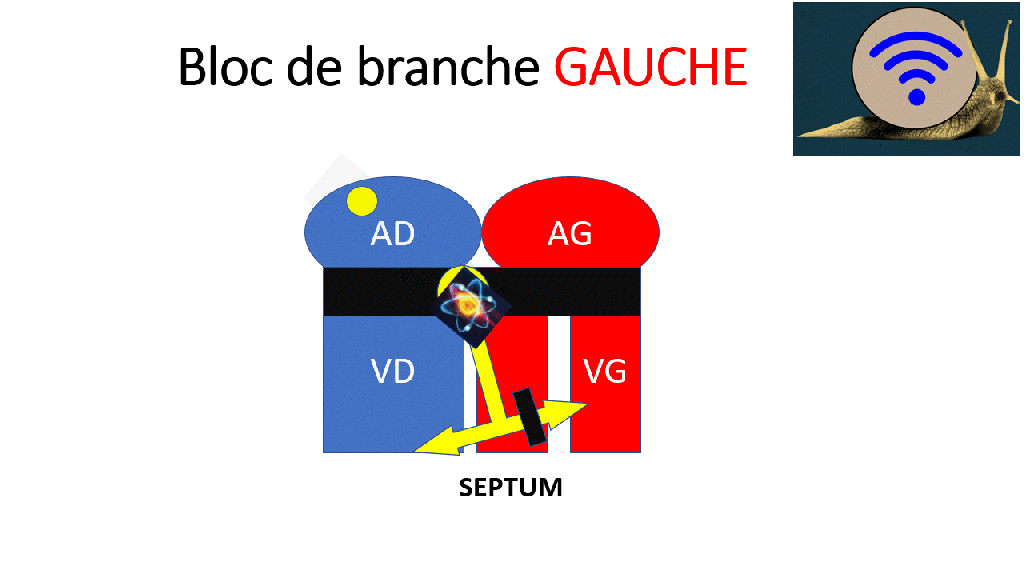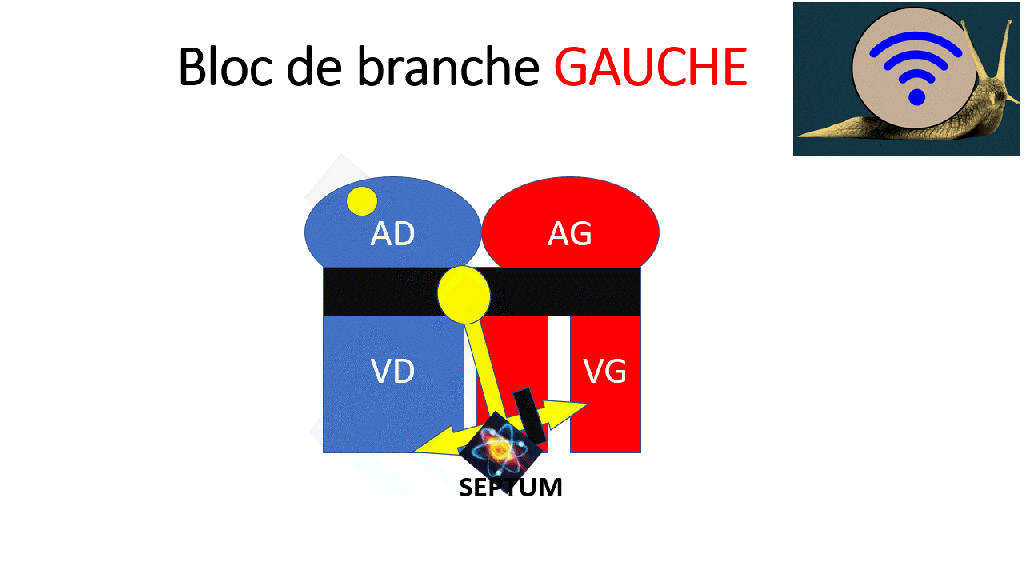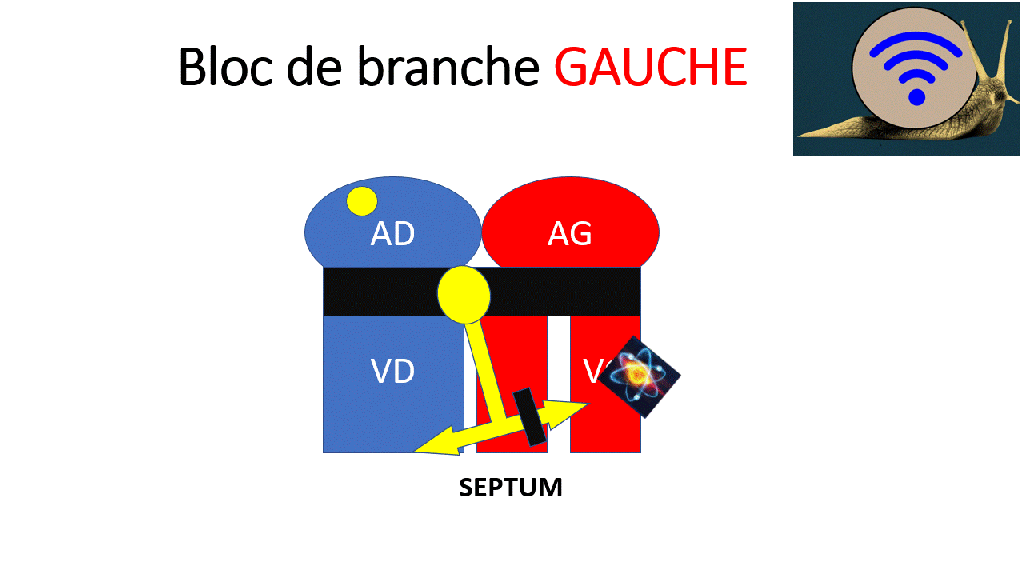
Si le septum et la paroi latéral du ventricule gauche ne se contractent pas en même temps,
l’éjection est moins bonne.
De ce fait, chez les patients qui ont :
- Une cardiopathie avec des troubles de l’éjection du ventricule gauche (FEVG < 35%)
- Et un bloc de branche gauche franc > 120ms (3 petits carreaux)
Il y a un intérêt à « resynchroniser », rétablir l’influx pour que le septum et la paroi libre se contractent à nouveau ensemble.
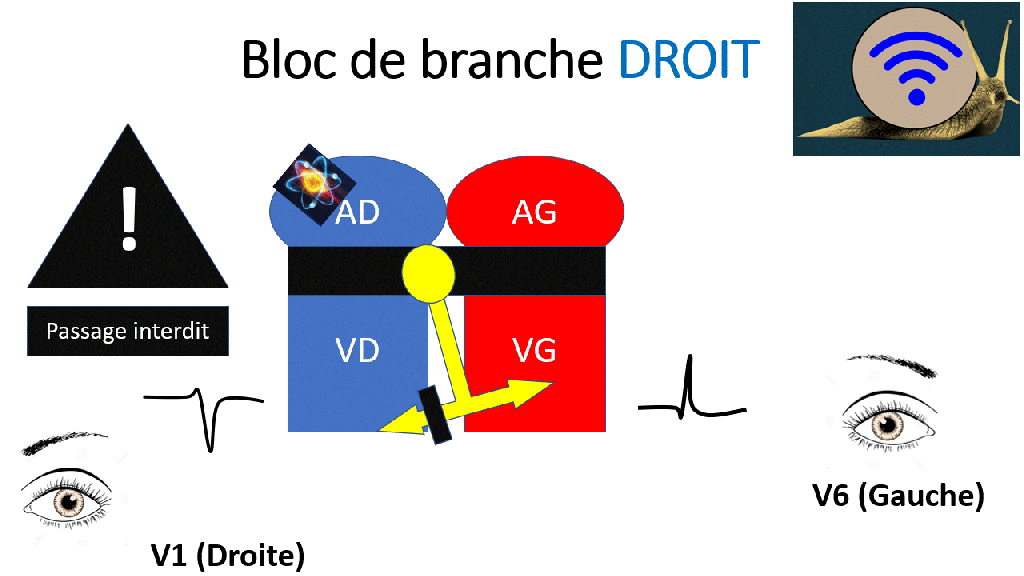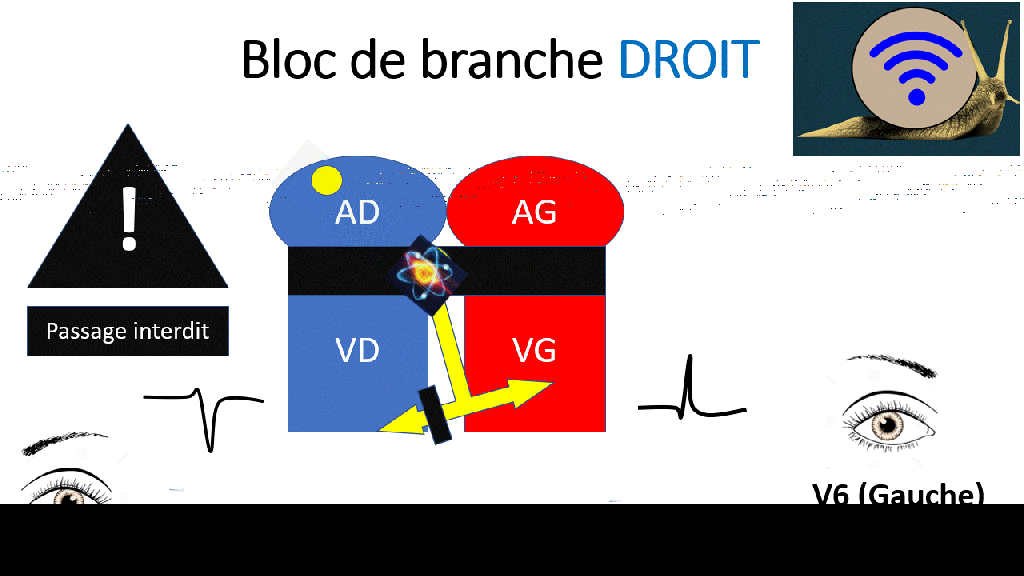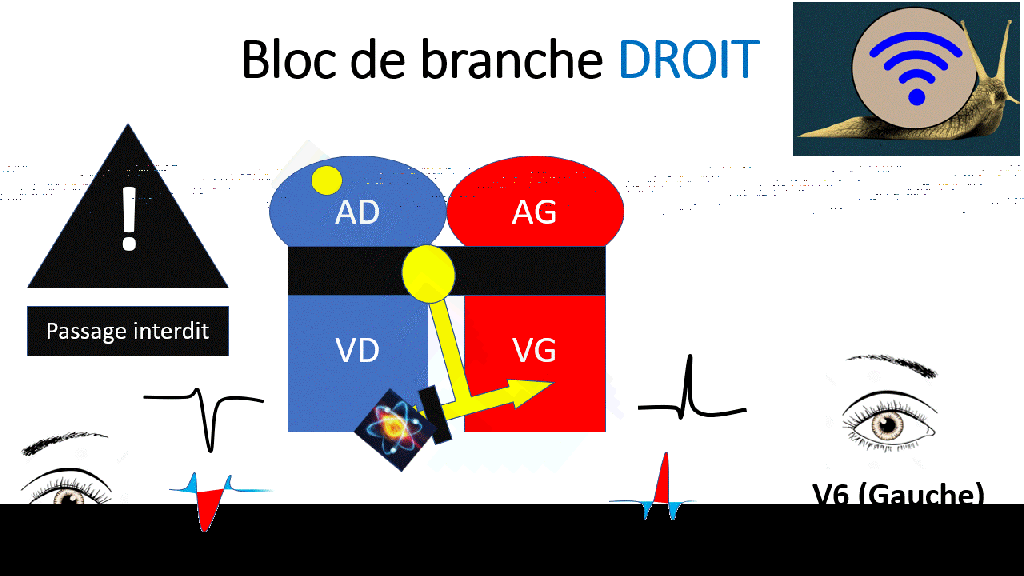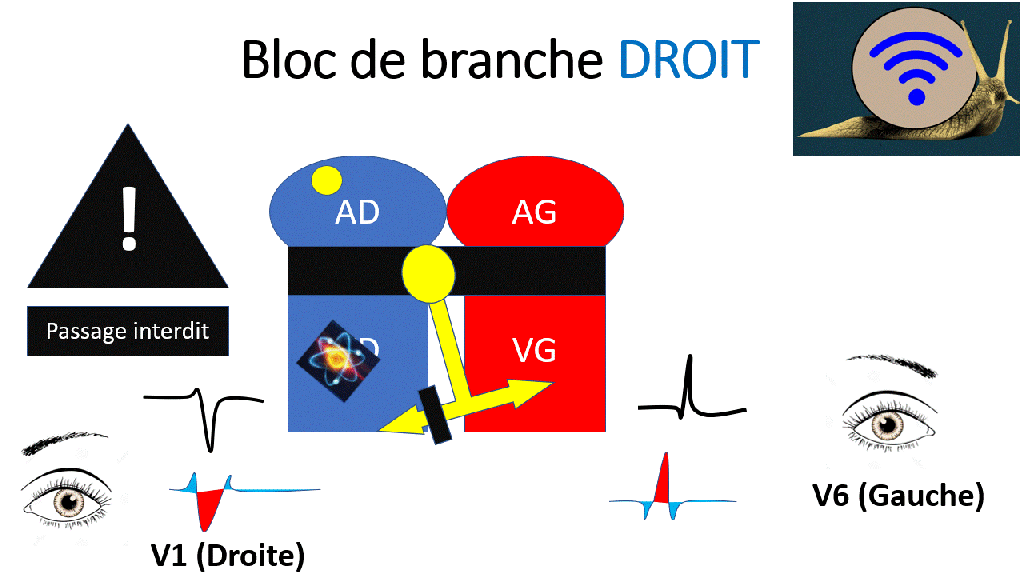
La direction prise par le signal électrique est donc « Droite – Gauche – Droite » donnant l’aspect en « M » ou en « W »
Le bloc de branche droit est également responsable de troubles de repolarisation, avec notamment des ondes T négatives en V1, V2 et même V3.
Bloc de conduction des Noeuds
Si les blocs de branche sont non symptomatiques à eux seuls, les autres blocs de conduction peuvent s’accompagner de symptomes lorsqu’ils gênent le rythme ventriculaire normal. Du fait d’un ralentissement du rythme, il s’agit surtout de malaises.
1) Dysfonction sinusale ou bloc sino-auriculaire (BSA)
Quand le noeud sinusal dépolarise moins, et fait moins d’ondes P que la normale.
- BSA 1 : Il ne se voit pas à l’ECG. Le nœud sinusal présente un délai avant de dépolariser l’oreillette mais ne bloque pas l’influx.
- BSA 2 : Le nœud sinusal n’envoie pas de rythme à chaque fois. Il fait des pauses (sans onde P) soit de manière rythmique (Toutes les 3 fois) ou soit de manière sporadique (une fois de temps en temps). Le rythme est plus lent et irrégulier.
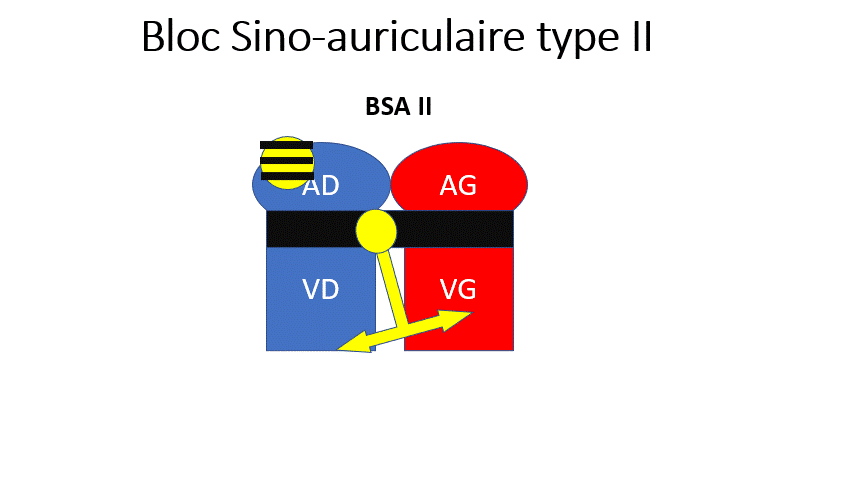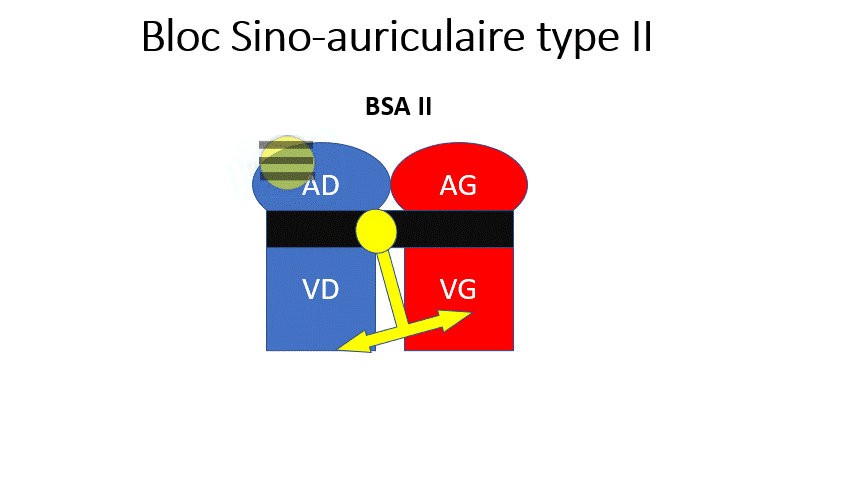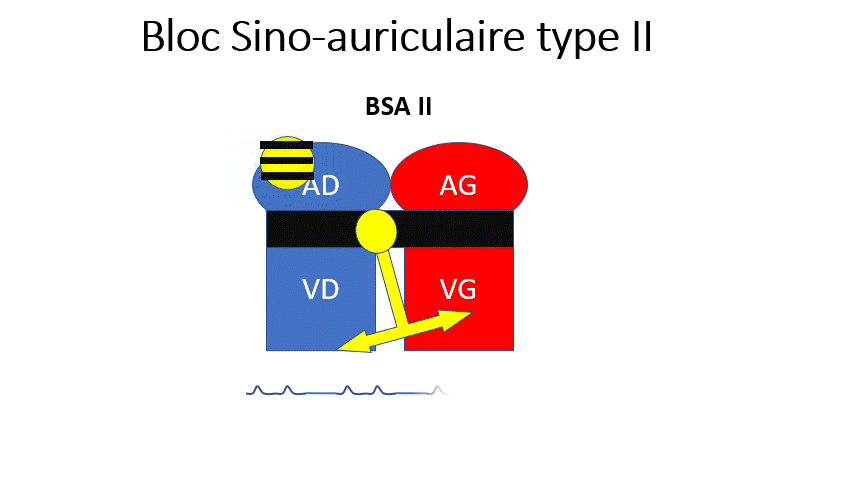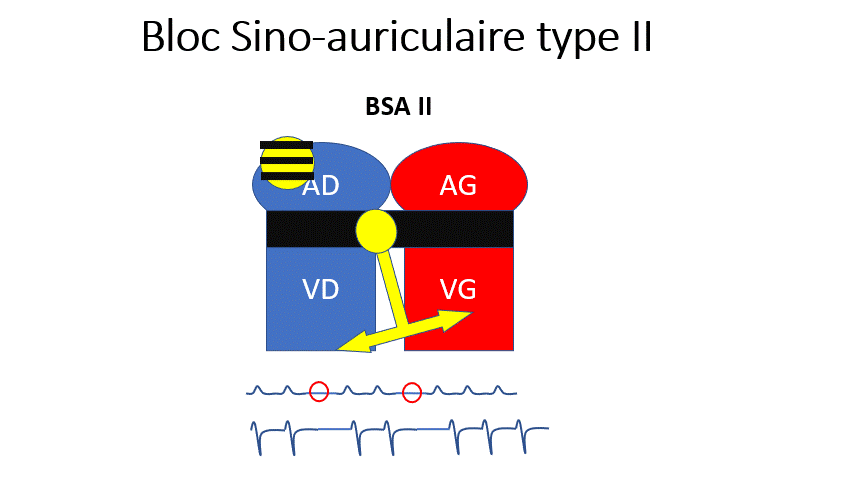
Certaines ondes P ne partent pas, donnant un rythme irrégulier et plus lent (« Saut » d’une onde P).
- BSA 3 : La dysfonction sinusale la plus sévère. Le nœud sinusal n’envoie plus d’onde P. Le rythme dépend d’un relai par des cellules sous-jacentes, et sera plus lent et régulier. Le patient aura des malaises du fait de la bradycardie.
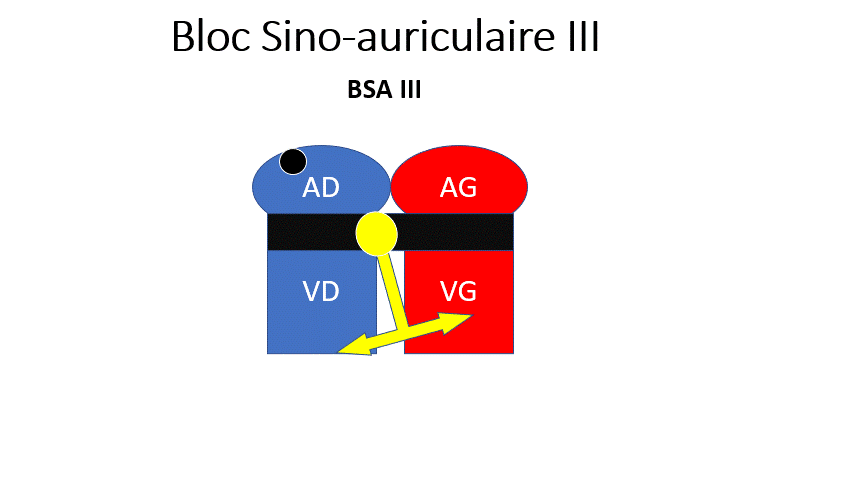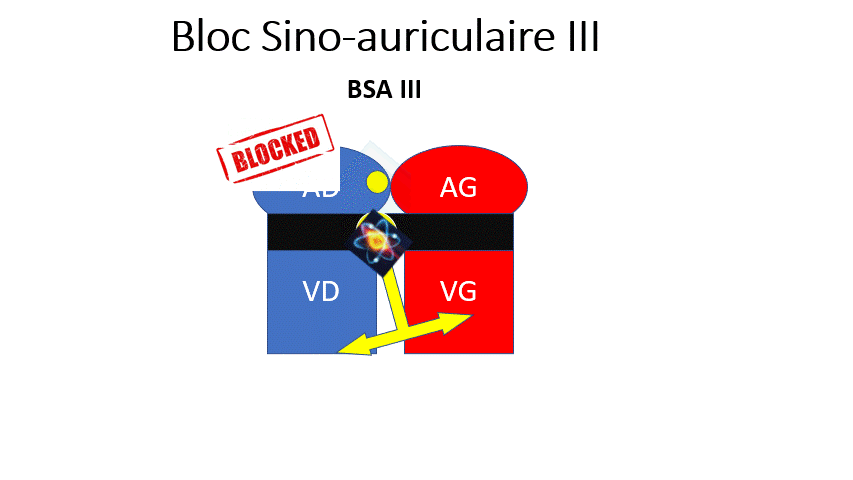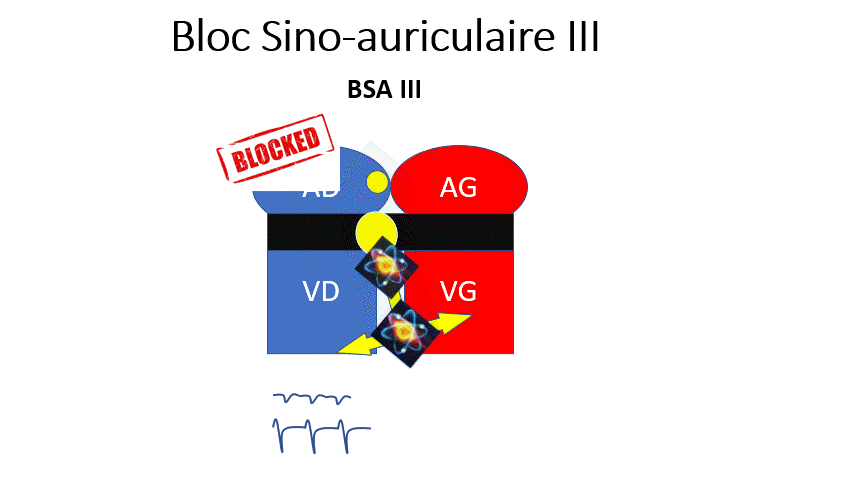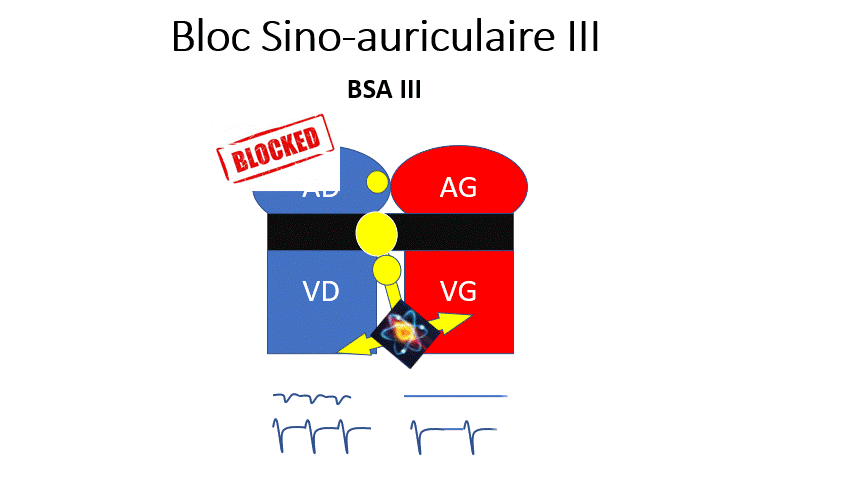
L’influx électrique peut venir de l’oreillette (Présence d’une onde P négatives en DII donc non sinusal)
ou plus bas (Absence d’onde P).
En cas de BSA III symptomatique (Malaises/Syncopes) ou de pauses importantes (+ de 3 secondes) il y a indication à mettre un pacemaker.
2) Blocs auriculoventriculaires
Le Pacemaker habituel du coeur (noeud sinusal) fonctionne bien, mais c’est le point de passage obligatoire (Noeud auriculoventriculaire) qui laisse moins passer l’influx électrique.
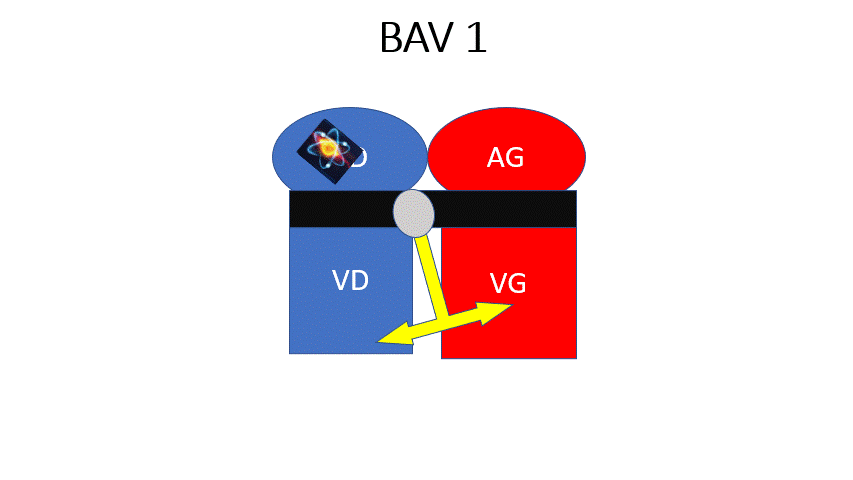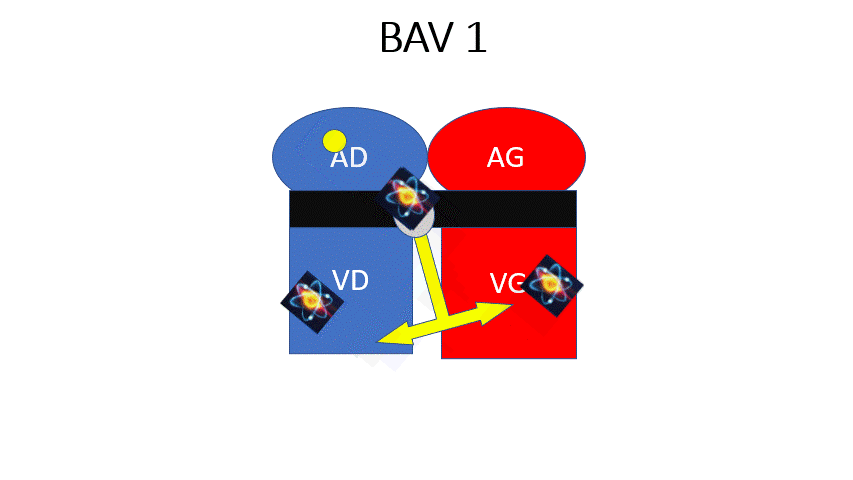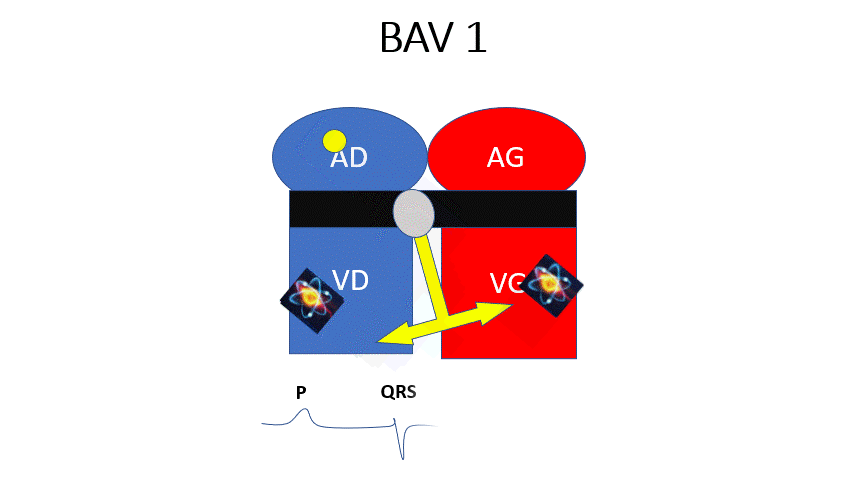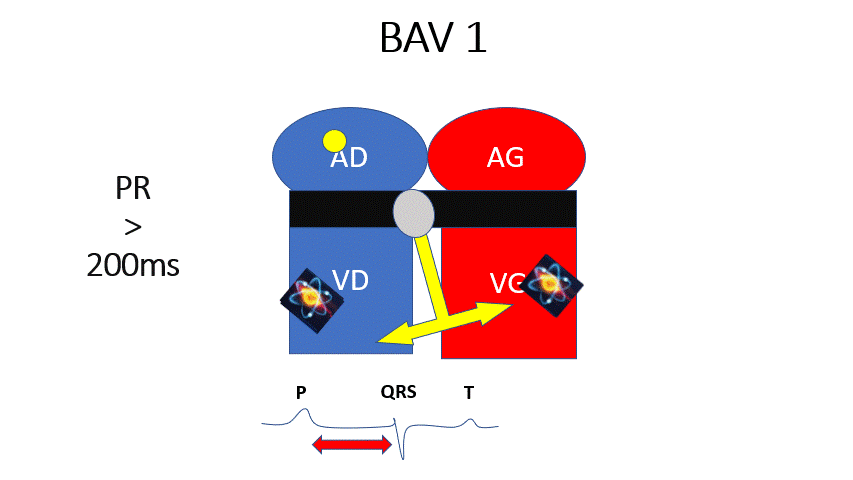
BAV 1 : L’influx passe à chaque fois mais il est ralenti. Le PR est augmenté > 200ms (1 grand carreau) mais constant.
BAV2 : 2 cas de figure :
– Le noeud auriculoventriculaire ralentit de plus en plus l’influx (Allongement progressif du PR) puis le bloque 1 fois, puis recommence, dans le cas du Mobitz 1.
– L’influx est bloqué de manière rythmique (Toutes 2 ou 3 fois). Il en résulte un ralentissement plus sévère. C’est le cas du Mobitz 2.
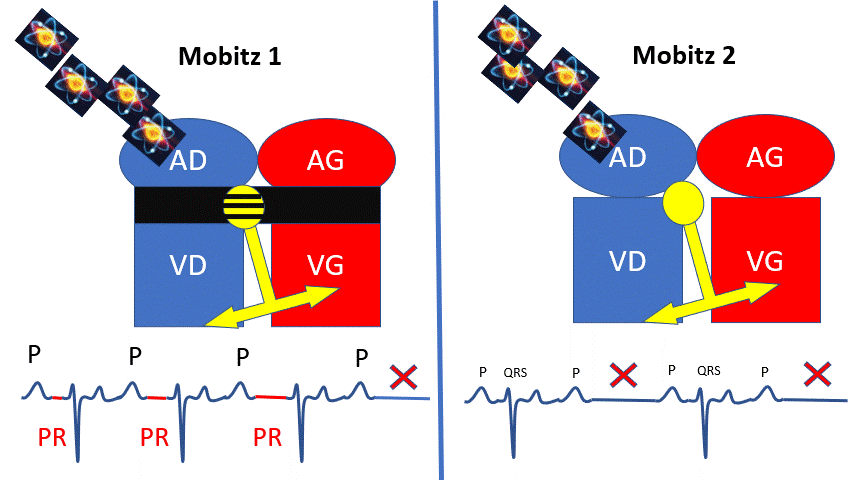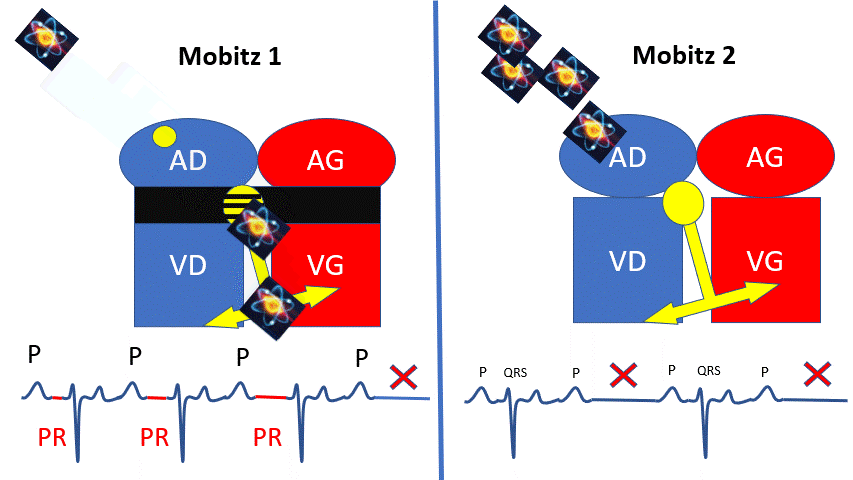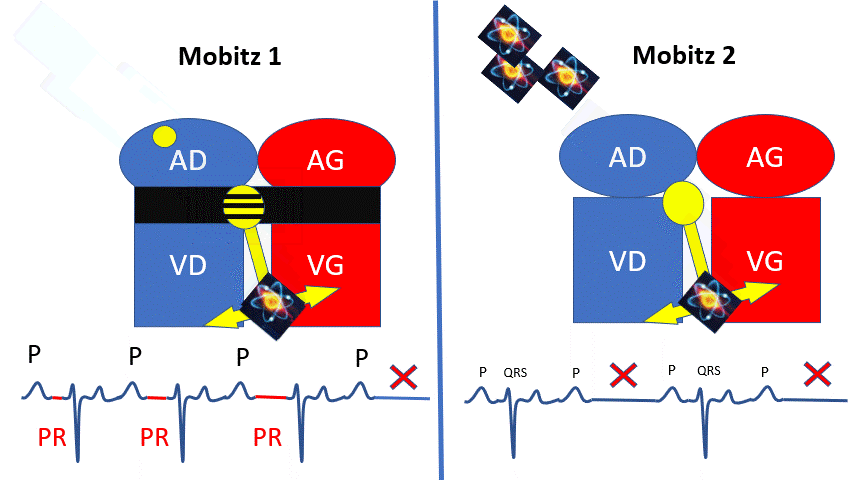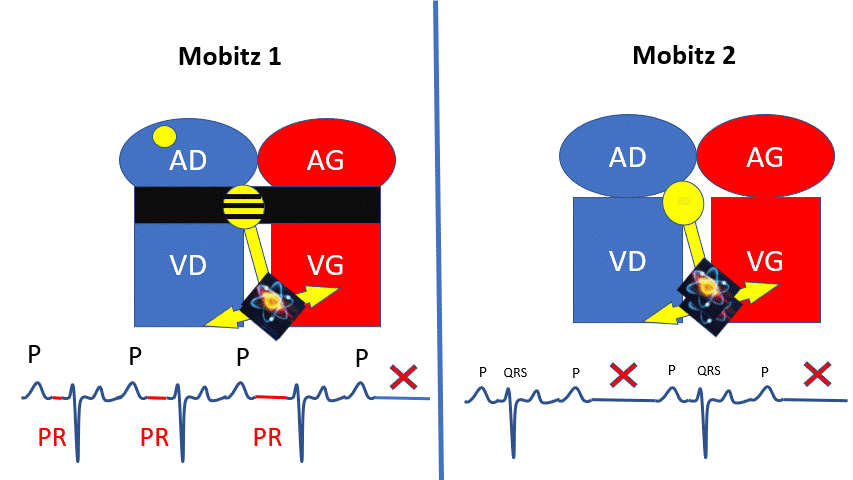
Le mobitz 2 peu ralentir assez la fréquence cardiaque pour provoquer des malaises.
BAV 3 : Le passage auriculoventriculaire est complètement fermé, toutes les ondes P sont bloquées. Le rythme ventriculaire est plus bas situé et très lent. C’est le cas le plus grave.
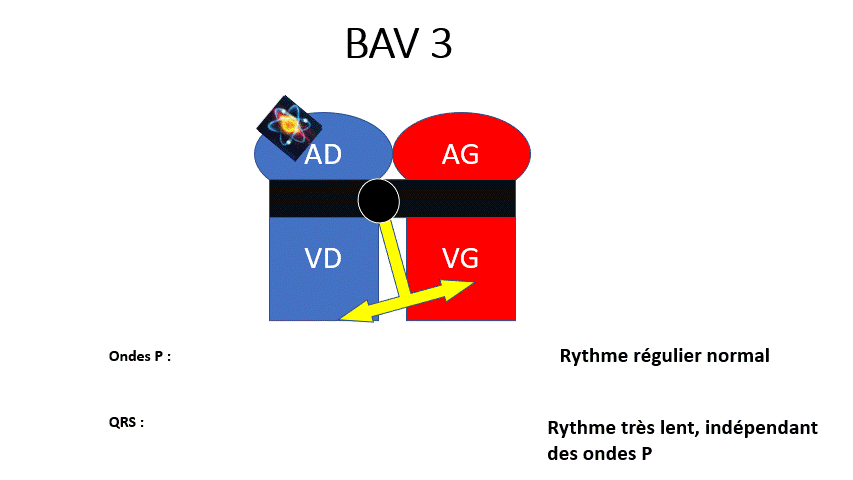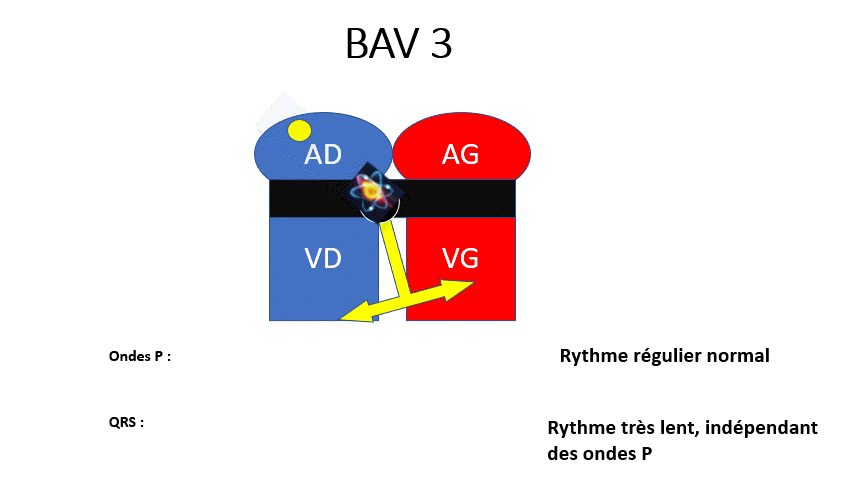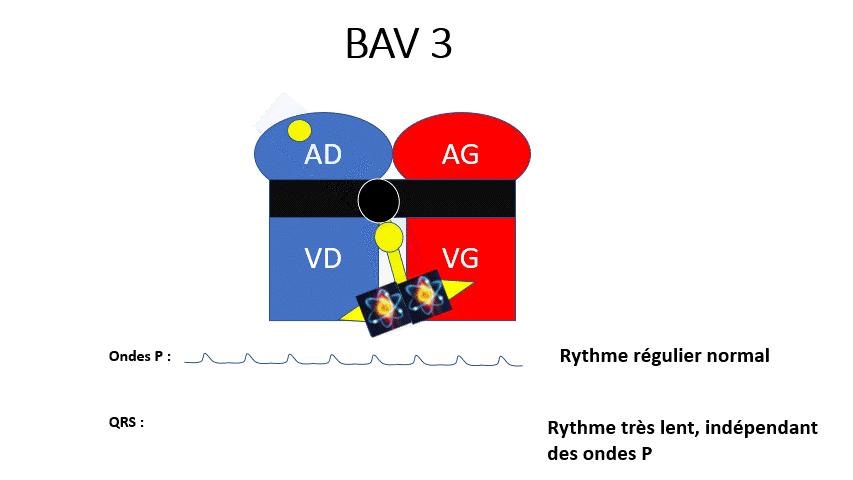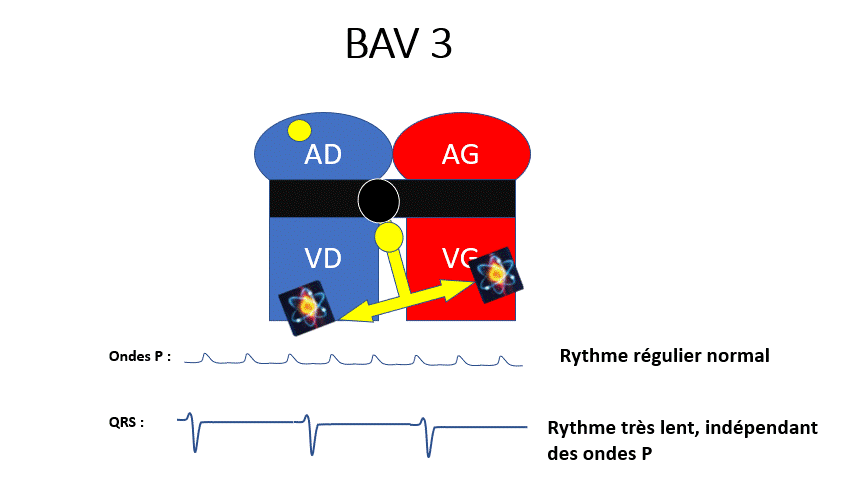
Malaise syncopal et risque de troubles du rythme à cause de la bradycardie sévère.
Pourquoi rechercher un trouble de conduction ?
Un trouble de conduction observé sur un ECG nous donne plusieurs indications :
- Il existe une maladie cardiaque sous jacente. Par exemple, un bloc de branche gauche (asymptomatique à lui seul) signifie que le cœur n’est pas normal, et invite à réaliser d’autres explorations.
- Une complication peut survenir. Par exemple, le fait d’avoir un bloc auriculoventriculaire avant même d’introduire un traitement qui ralenti l’influx électrique (bétabloquant) nous informe que le patient risque d’aggraver un bloc préexistant.
- Une maladie active (et potentiellement grave) qui explique un malaise.
- Il est le signe d’une toxicité. Il peut s’agir d’un surdosage de traitement ou d’une intoxication aiguë.
En conclusion :
- Les blocs de conduction peuvent être des maladies et des symptomes d’une maladie cardiaque sous jacente.
- Les manifestations graves des blocs de conduction sont les malaises syncopaux du fait d’une bradycardie et d’une diminution du débit sanguin cérébral momentané.
- Le traitement des troubles de conduction sévère, en l’absence de troubles aigus notamment métaboliques, est l’implantation d’un pacemaker.
Une réflexion sur “ECG : Les troubles de conductions”