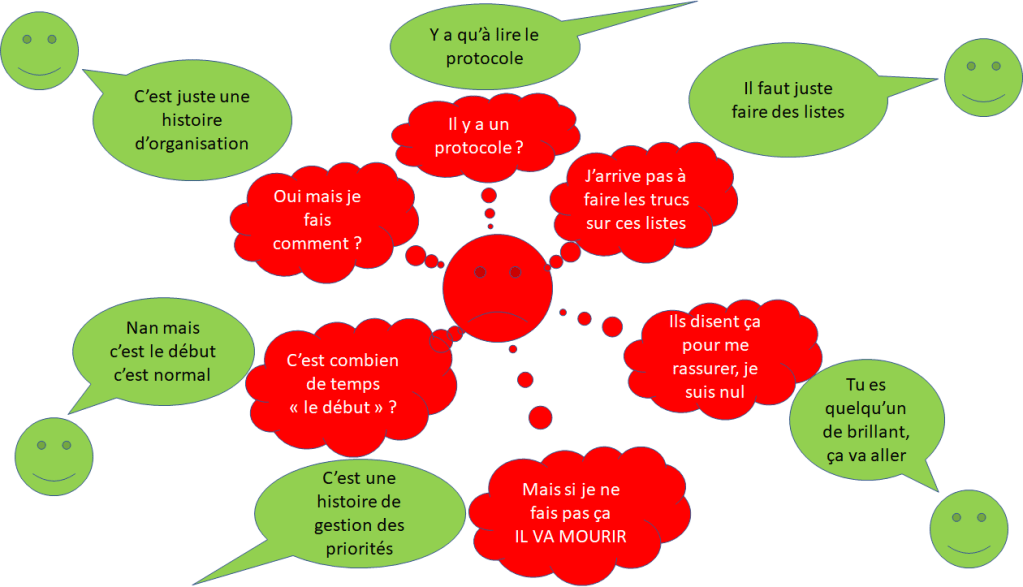
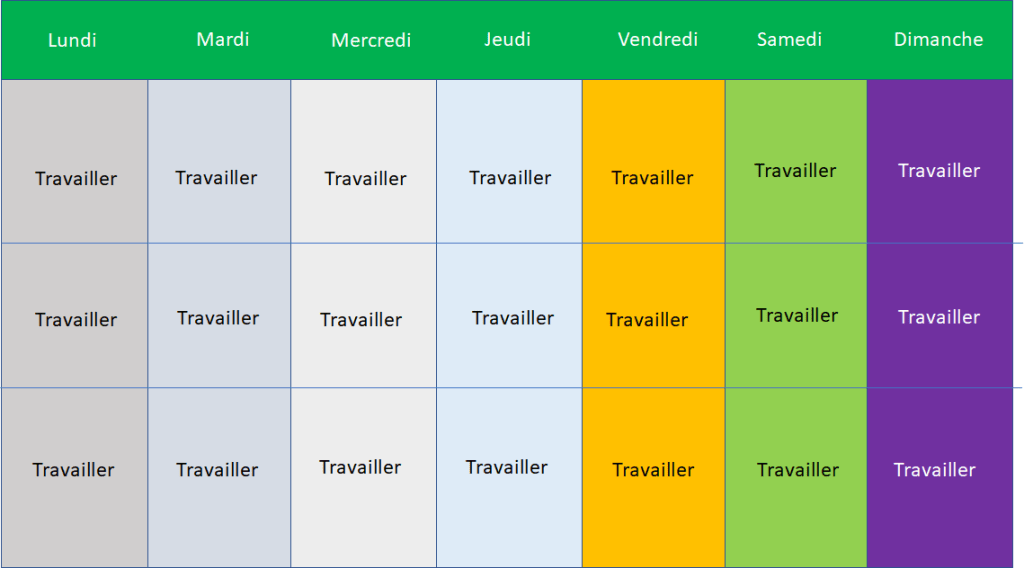
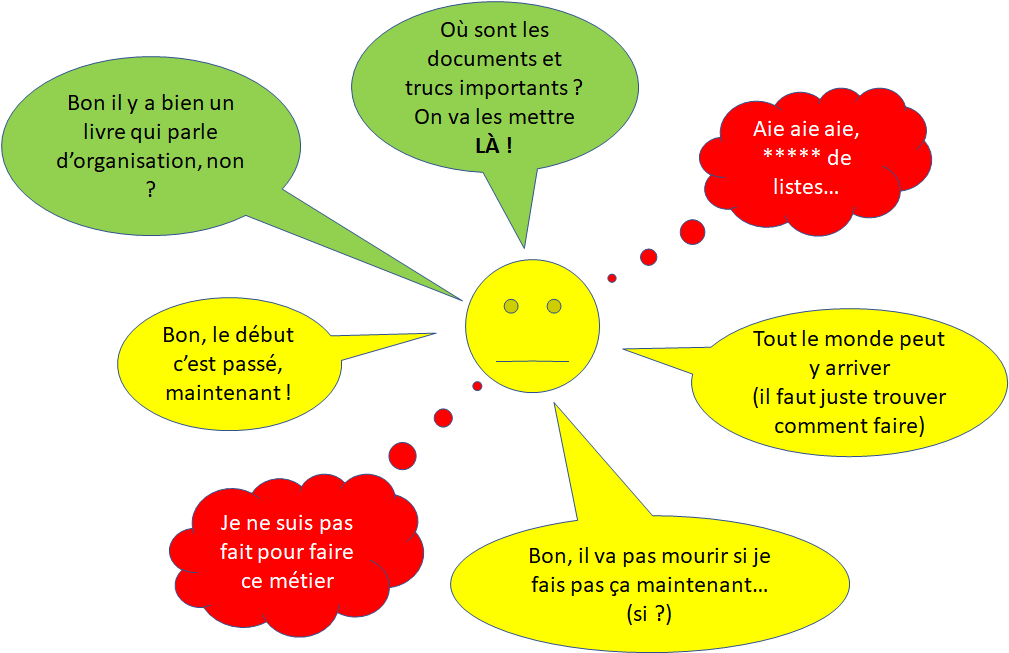
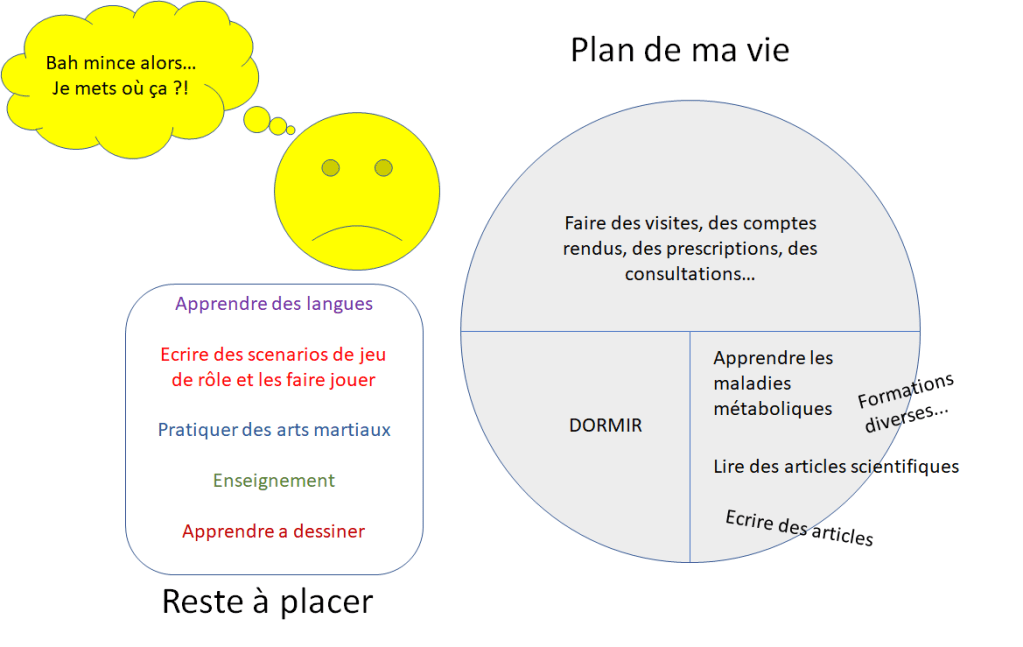
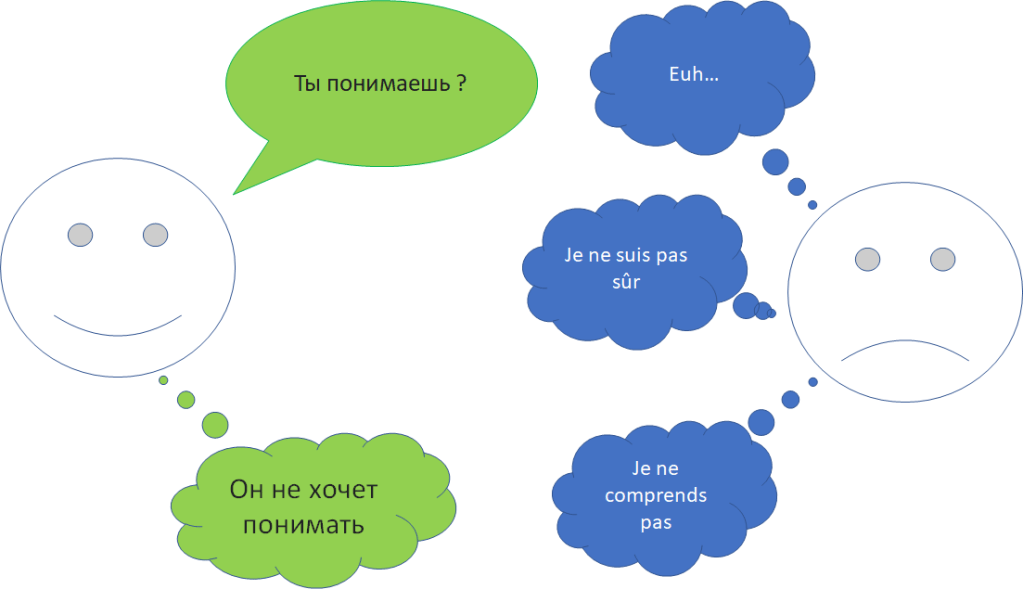
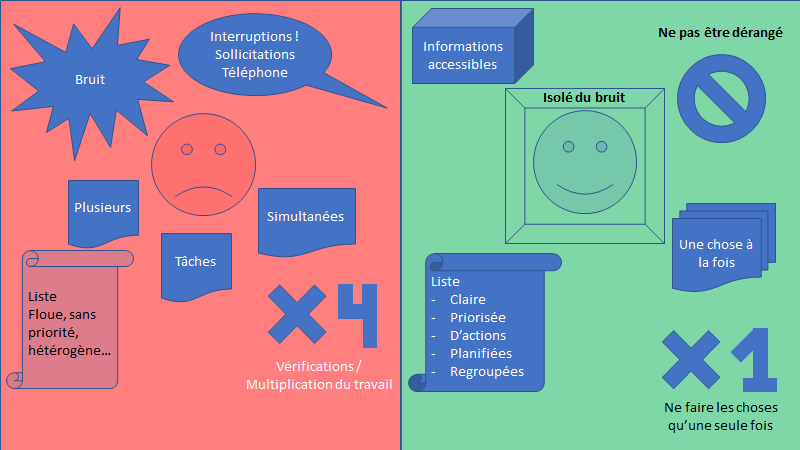
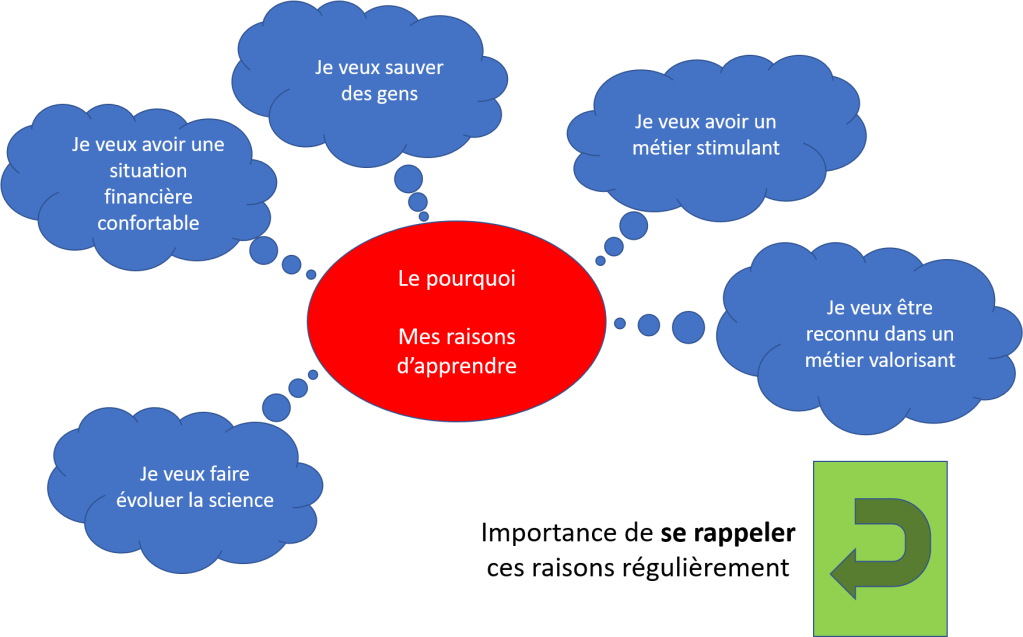
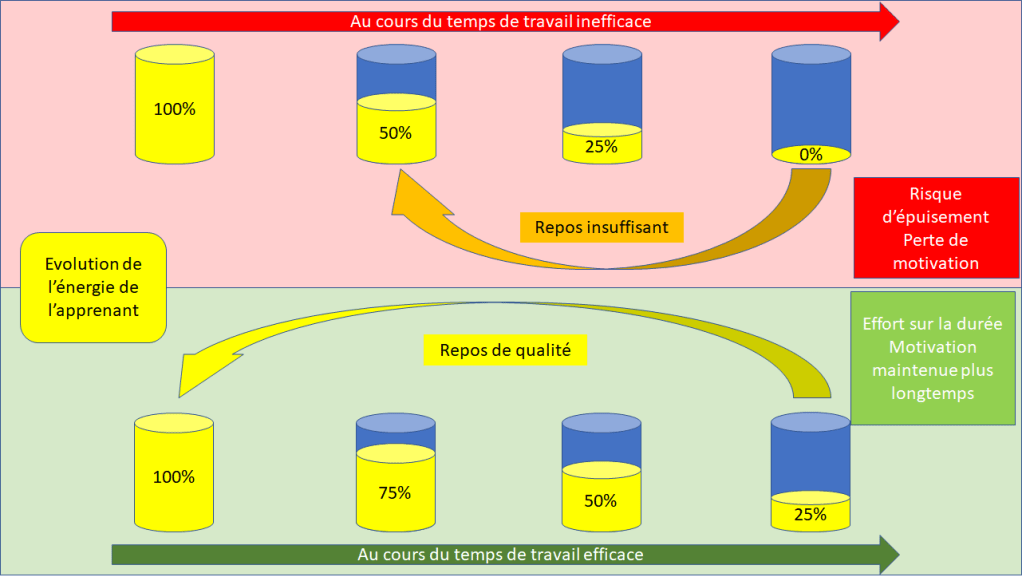
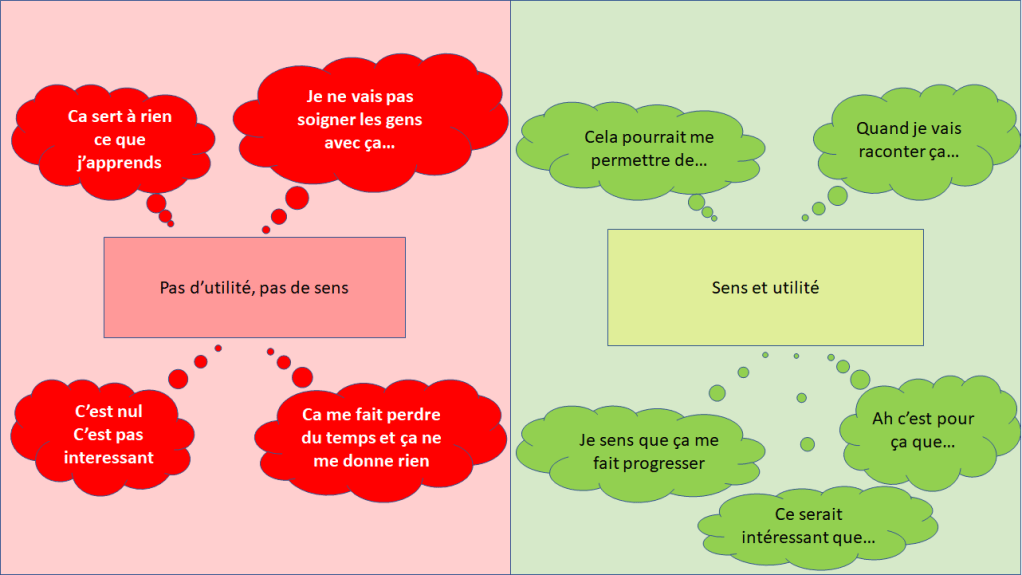
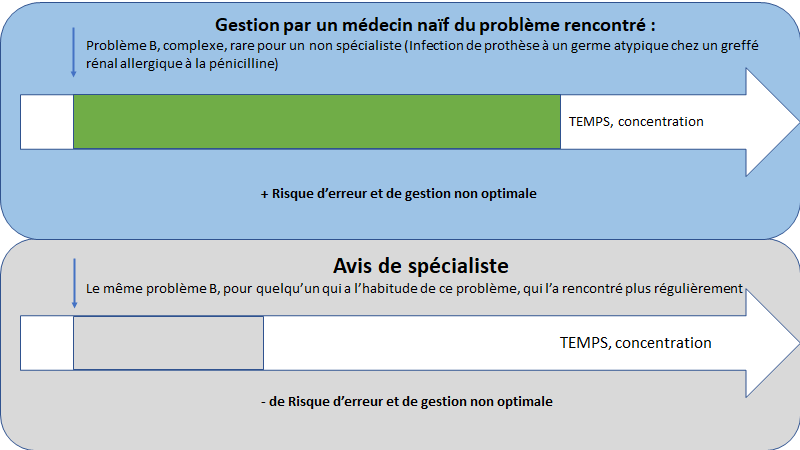
« Il n’a pas confiance en lui » est toujours faux si on l’exprime comme ça.
D’une part parce que la confiance dépend du domaine de compétence (Je peux avoir confiance dans mon travail mais pas dans ma conduite automobile).
Mais également parce que la confiance est dynamique, elle change au cours du temps.
Pour parler de ce qui change la confiance en soi, je vais utiliser le même plan que la « théorie du sentiment d’efficacité personnelle » de A. Bandura.
[ays_quiz id=’3′]
4 piliers de la confiance en soi :
1) Réussites personnelles passées :
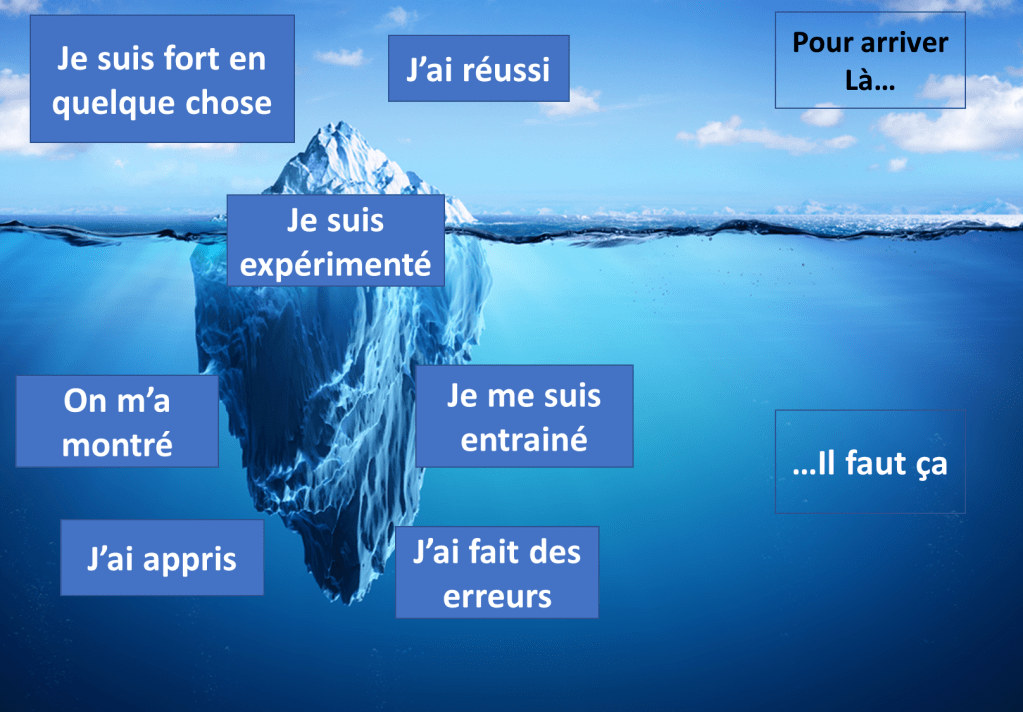
L’exemple de soi-même
« Je l’ai déjà fait, donc je pense/sens que je peux le faire« .
L’apprentissage de la confiance… en son apprentissage :
La confiance en l’apprentissage peut se construire à chaque fois que nous réussissons quelque chose de nouveau et que ça marche.
Si chaque fois que nous faisons quelque chose de nouveau cela ne marche pas / on nous met une pression trop forte… on apprendra surtout à ne rien faire de nouveau parce que ça marche pas ou c’est dangereux.
Puisqu’il y a toujours une première fois, nous devons apprendre à tenter des premières fois.
Le fait de regarder en arrière et de comparer à la situation actuelle permet d’avoir conscience de notre évolution, et donc d’avoir plus confiance en notre possibilité d’apprendre. Nous avons eu dans notre passé des tonnes de « premières fois ».

D’autant plus quand il s’agissait du même domaine de compétence.
L’apprentissage de la confiance en ses compétences.
Le fait d’être confronté à un problème et de réussir à le résoudre augmente sa confiance en soi pour résoudre les problèmes futurs de même type.
Plus on est proche des conditions « réelles », plus on construit de confiance en soi.
Par exemple, un examen « blanc » qui se déroule dans les mêmes conditions que l’examen final, est un moyen d’avoir plus confiance en soi.
Un apprentissage théorique solide (très important en médecine) ne permet pas d’avoir une confiance en soi parfaite simplement parce que les livres / les cas cliniques ne correspondent pas parfaitement à la réalité. C’est donc normal de ne pas avoir confiance en soi lors des premières applications de ce savoir en condition réelle. L’enseignant doit donc confronter l’élève à des « situations réelles » à un moment de l’apprentissage.
Les moyens :
Vous n’arrivez pas à réaliser la première étape de quelque chose que vous voulez faire ?
Alors armez vous : De conseils, d’outils, de renseignements, d’informations sur les étapes que vous avez probablement sauté. Dans ce cas, il serait dommage de ne plus avoir confiance en soi alors que vos compétences ne sont pas le problème.

Curseur de la réussite :
Comme dans beaucoup de solutions : La clef est dans le dosage.
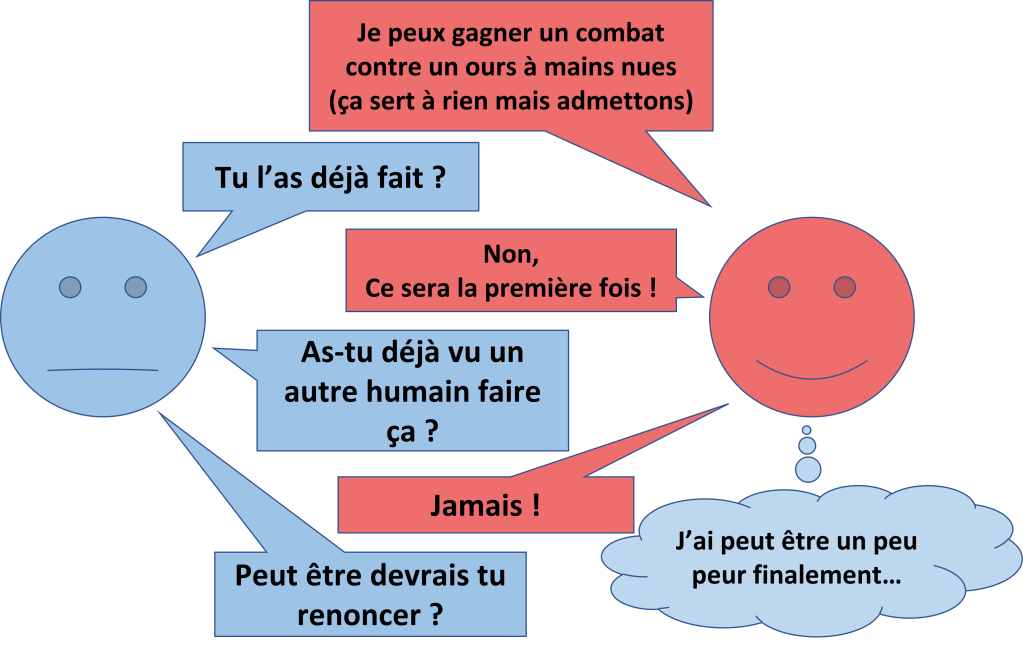
Un premier problème arrive lorsque les exigences sont trop élevées et que l’on ne considère comme un succès que les résultats exceptionnels.
Il y a des exigences élevées en médecine, et on peut se dire que comme on ne réussi pas des choses irréalisables, on est donc pas capables.
Revoyez à la baisse vos exigences quand elles sont surnaturelles.
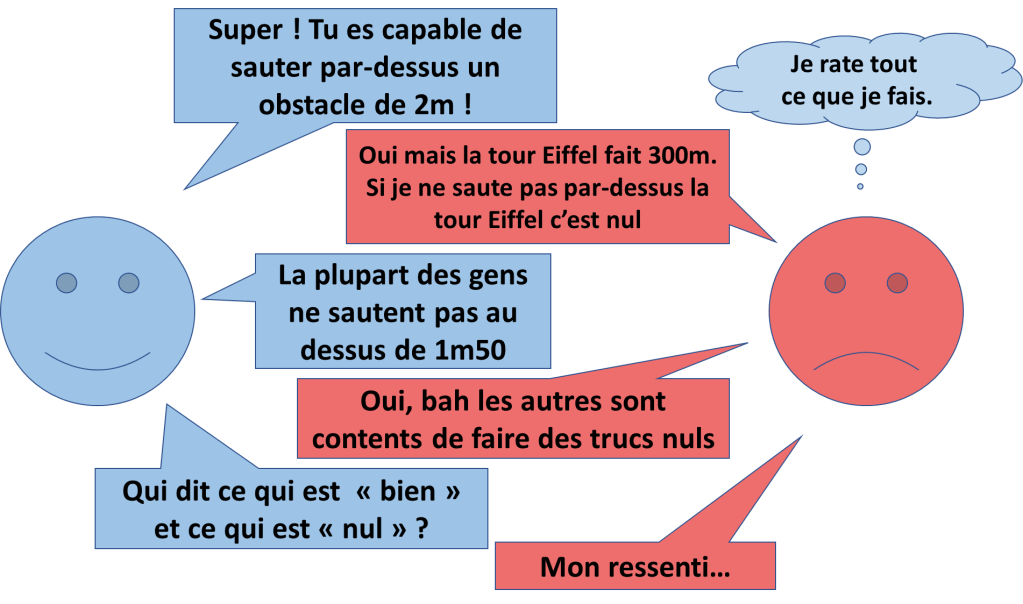
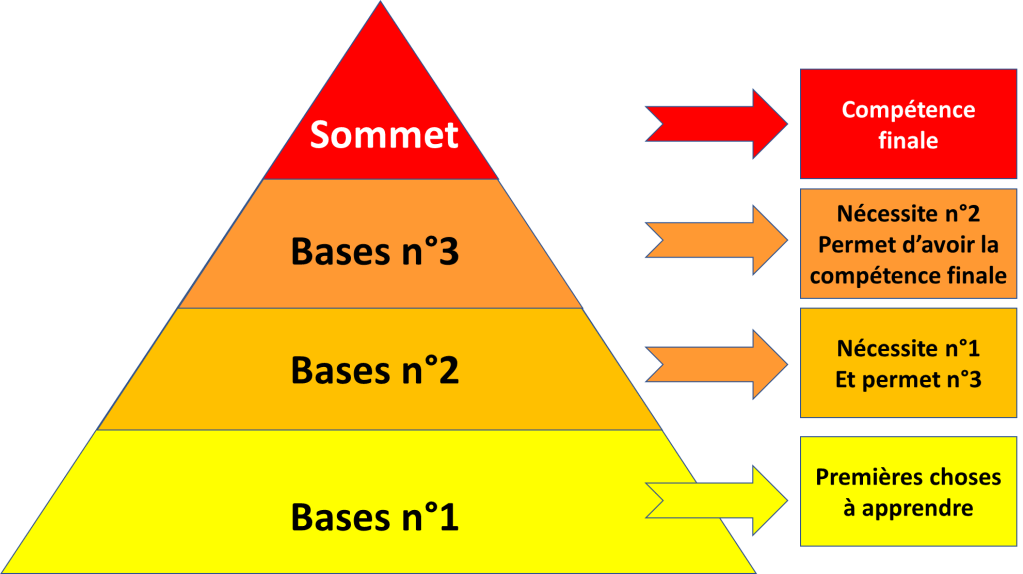
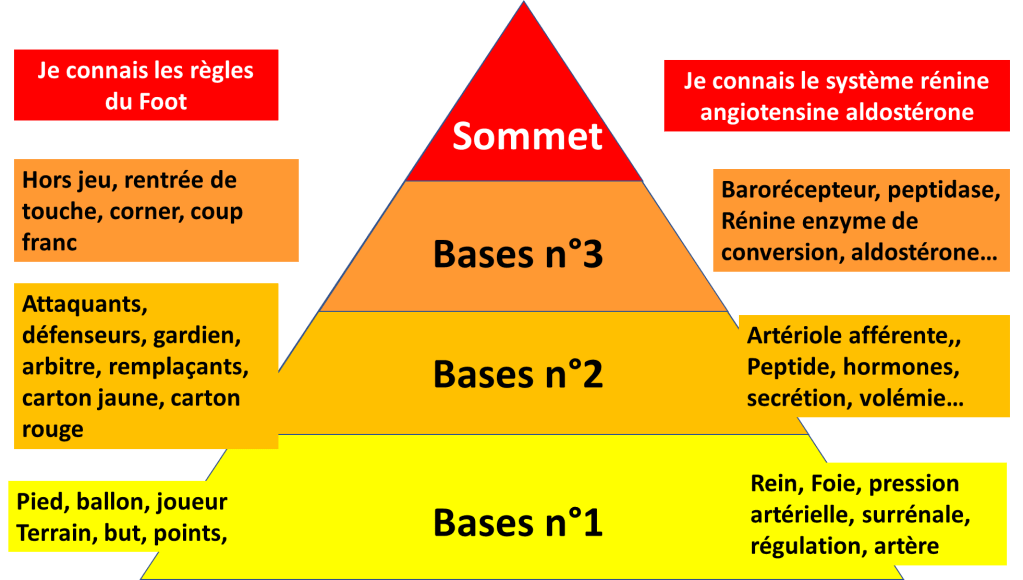
Le deuxième point important est d’instaurer une difficulté progressive.
Au début, l’élève apprend qu’il peut progresser et qu’il est capable de faire les choses. Et petit à petit, il devient compétent avec des exigences qui correspondent au métier réel et à ce qui est réalisable.
2) Apprentissage social :
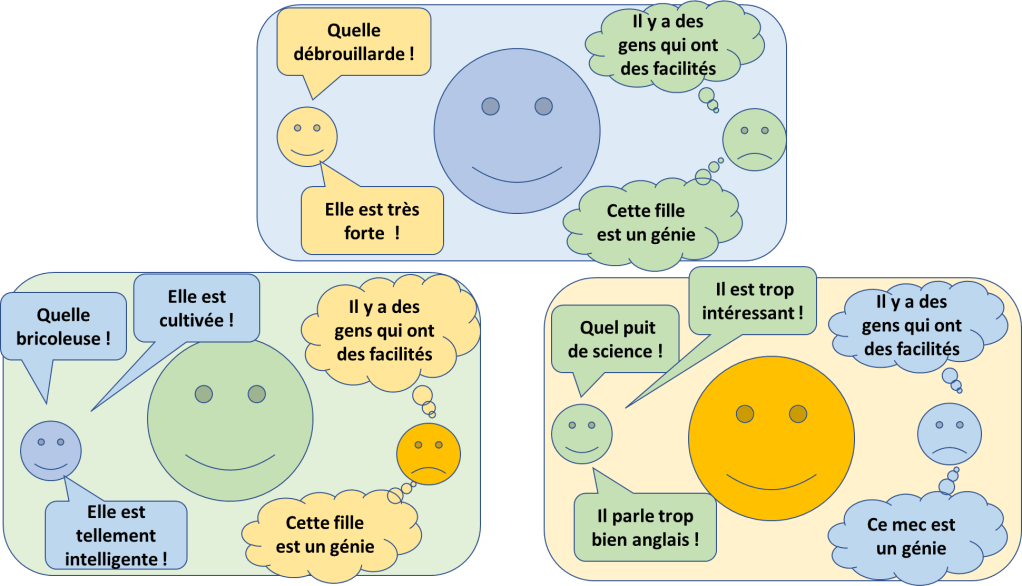
L’exemple des autres.
« Si quelqu’un comme moi peut le faire, alors je peux le faire« .
Le fait d’avoir des exemples de réussite proches de soi va augmenter la confiance en le fait de réussir dans les mêmes domaines.
Cela est d’autant plus important que l’on n’a pas encore la possibilité de tester et d’expérimenter : Les autres sont des exemples qui vont déterminer le champ des possibles.
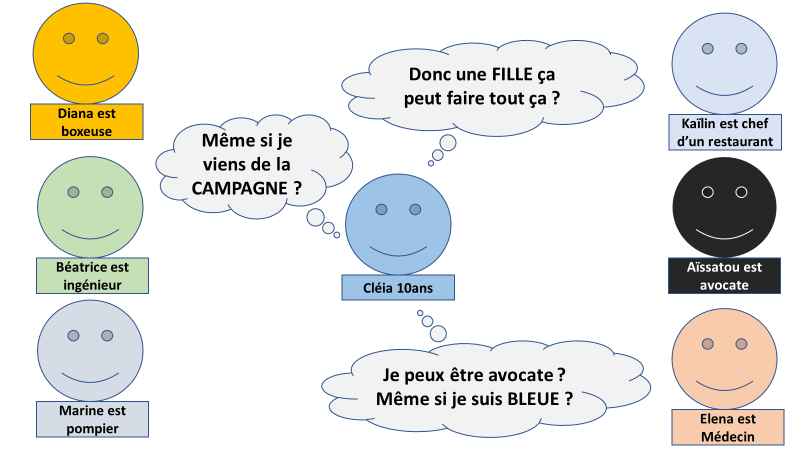
S’il existe des réussites dans l’environnement social (« D’autres enfants arrivent à lacer leur chaussures ») mais qu’il y a des différences visibles (« Mais ils sont plus grands ») cela procurera moins de confiance.
Quand on a des doutes sur ses possibilités, il peut être bon de rechercher d’autres personnes proches qui ont réussi (« Mon cousin que j’aime bien a aussi un diabète et finalement il s’en sort bien avec ses médicaments »).
Le fait qu’un élève pense que son professeur est « fort et intelligent » peut donc potentiellement être un frein à l’apprentissage (« Il y arrive mais c’est parce qu’il est fort et intelligent »). Il y a donc potentiellement un intérêt à « ne pas trop briller » auprès de ses élèves.
Les apprentissages en groupe ont l’avantage de nous montrer d’autres personnes « de même type » réussir et donc de se dire « Pourquoi pas moi ? ».
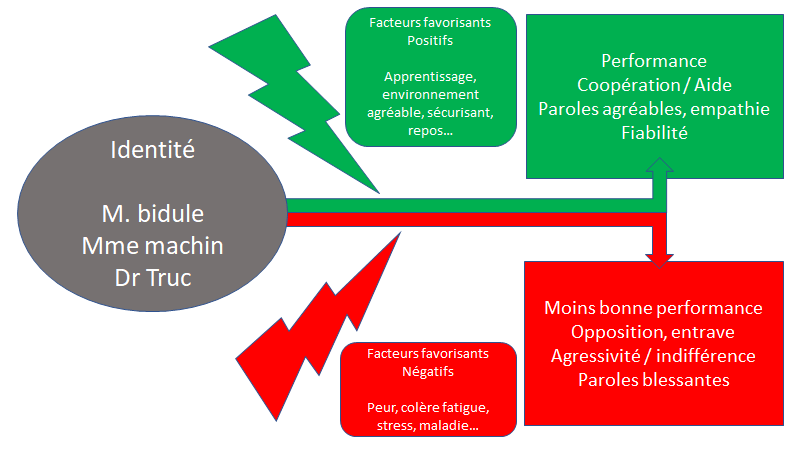
3) Etat émotionnel
« J’ai peur, donc je ne peux pas le faire » ou « Je suis content donc je peux faire« .
Nos émotions influent sur nos pensées et peuvent avoir un lourd retentissement sur nos décisions et notre confiance.
Inversement, le fait d’avoir peu de confiance en soi peut également provoquer des émotions négatives. Se sentir capable est important pour notre état émotionnel.
Dans les périodes de transition (les « nouveaux endroits », les « nouvelles activités ») il est judicieux d’avoir un environnement bienveillant qui permettra de ne pas être surchargé en émotions qui diminuent confiance en soi.
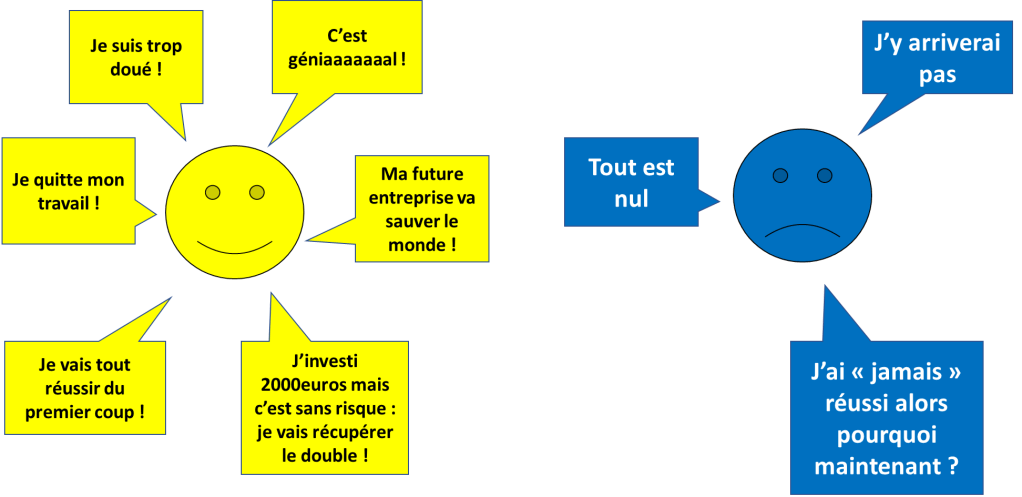
Dans les extrêmes (Episode maniaque / dépressif par exemple), on n’est plus lucide sur la situation.
J’en profite pour rappeler que, quand l’humeur est déréglée de manière prolongée et excessive, le plus important est de consulter un professionnel de santé (Médecin généraliste, Psychiatre, psychologue) et de régler ce problème qui empêche d’avoir une confiance stable qui permet d’avancer.
4) Persuasion par autrui
« Il me dit que je peux le faire, donc je peux le faire« .
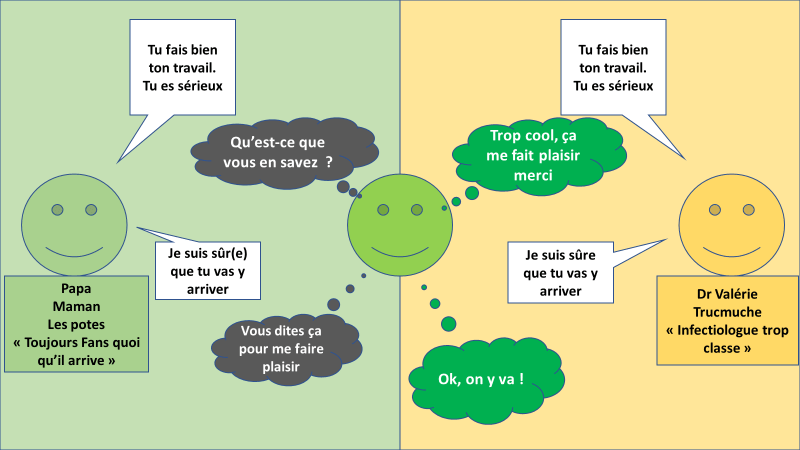
Quand on essaie de persuader (à raison !) quelqu’un qu’il peut faire des choses, le fait de bien comprendre la situation, d’avoir des connaissances, d’avoir une certaine légitimité modifie l’impact de ce qui est dit.
Pour être crédible, il faut que le message semble adapté à la situation et pas une réponse automatique de réassurance.
Au mieux, il est bon de s’appuyer sur des critères « objectifs » ou du moins « observables » quand on essaie de booster quelqu’un.
« Tu travailles bien » n’est pas pareil que « Tes dossiers sont bien tenus »
Et pas encore pareil que « Comme les antécédents des patients sont marqués clairement, on retrouve les informations et du coup c’est agréable de travailler dans ces conditions ».
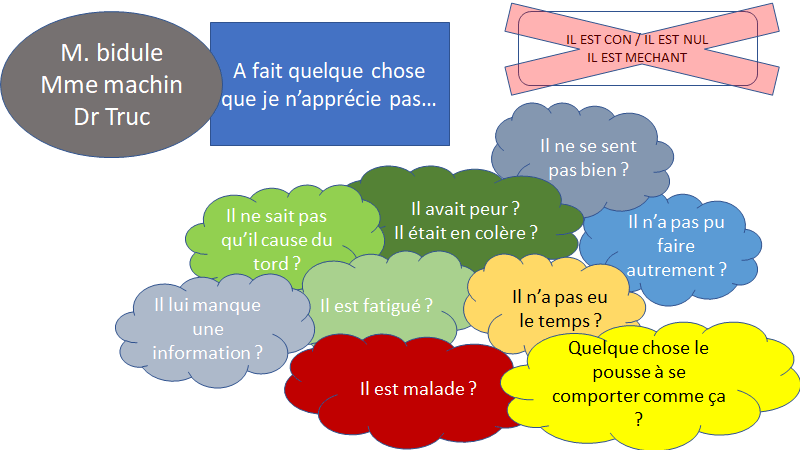
Les méchants mots
Cela veut aussi dire que des gens vont vous dire à un moment que « C’est nul », « tu fais n’importe quoi », « c’est ni fait ni à faire » etc. Et cela joue forcément sur la confiance en soi.
C’est encore plus important à ce moment de s’attacher à des critères observables, puisque « c’est nul » ne dit pas comment faire mieux. Mais quand les gens ont de « bonnes raisons » de vous parler durement ils devraient être capables de vous les expliquer.
Conclusion :
- La confiance en soi s’apprend auprès de soi même : Le passé nous fourni des exemples.
- On l’apprend aussi auprès des autres : Notre entourage nous fourni des exemples.
- Elle est influencée par nos émotions.
- Les mots des autres ont un impact sur notre confiance en nous.