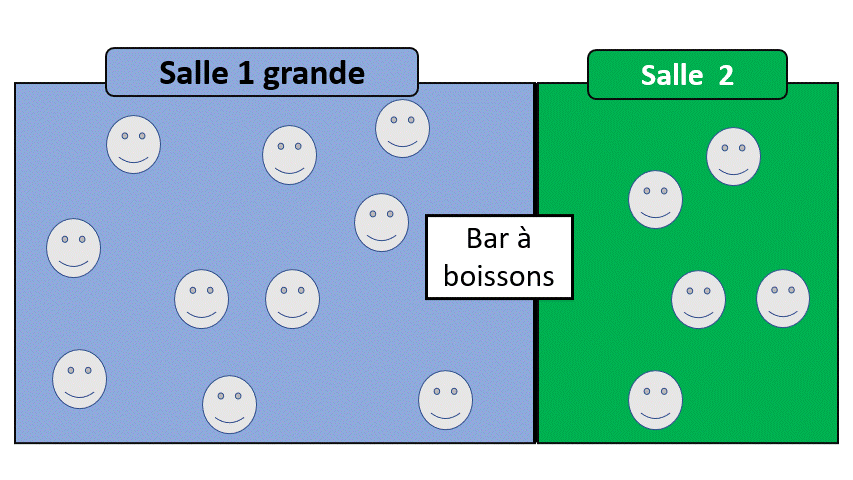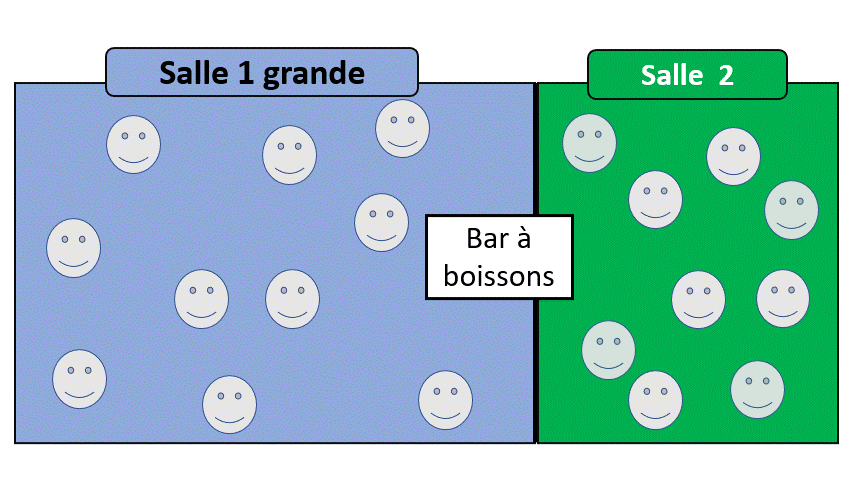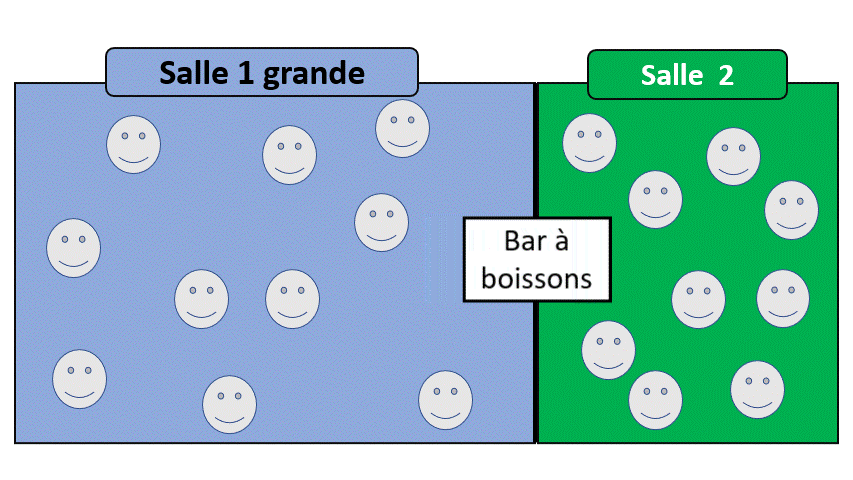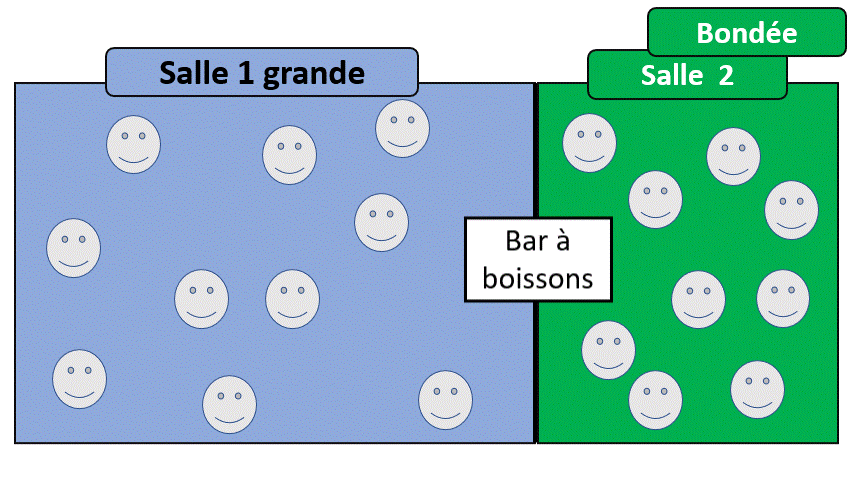
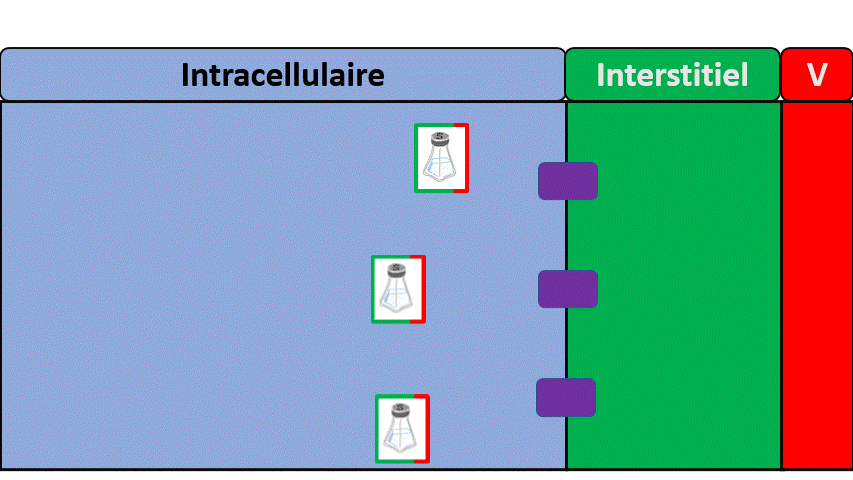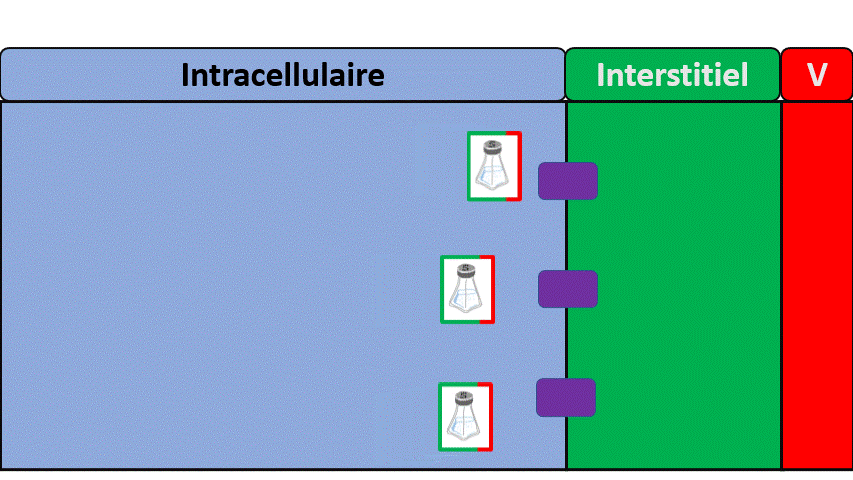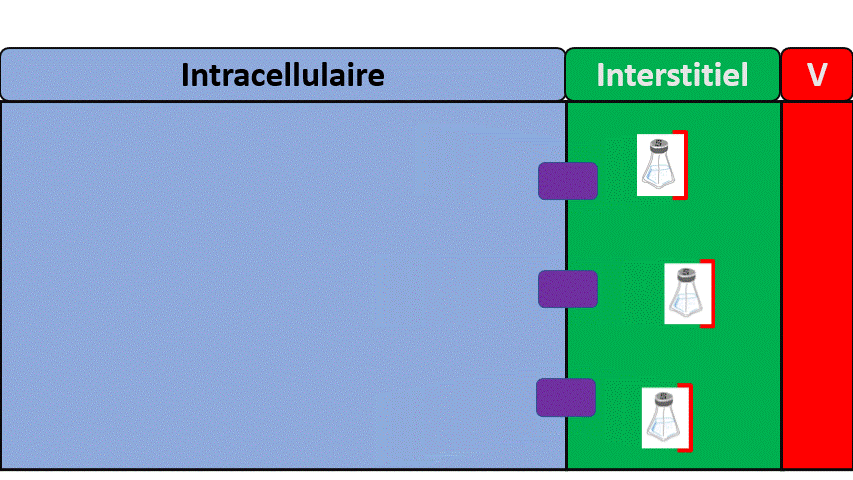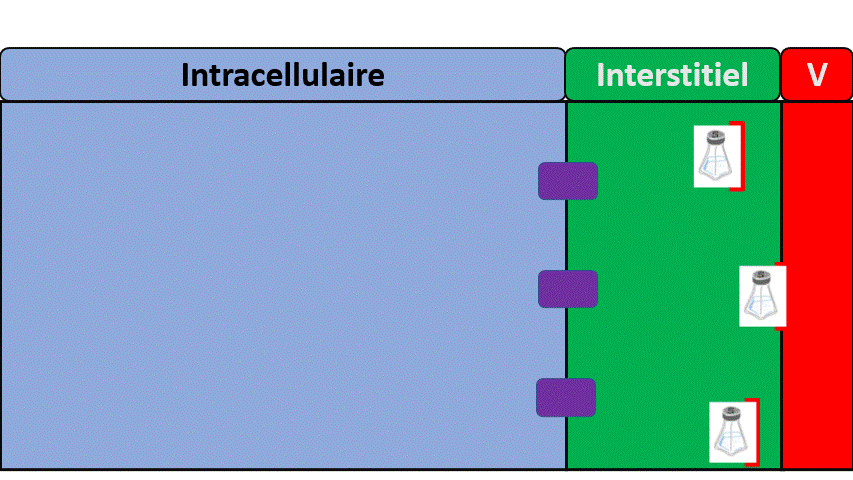
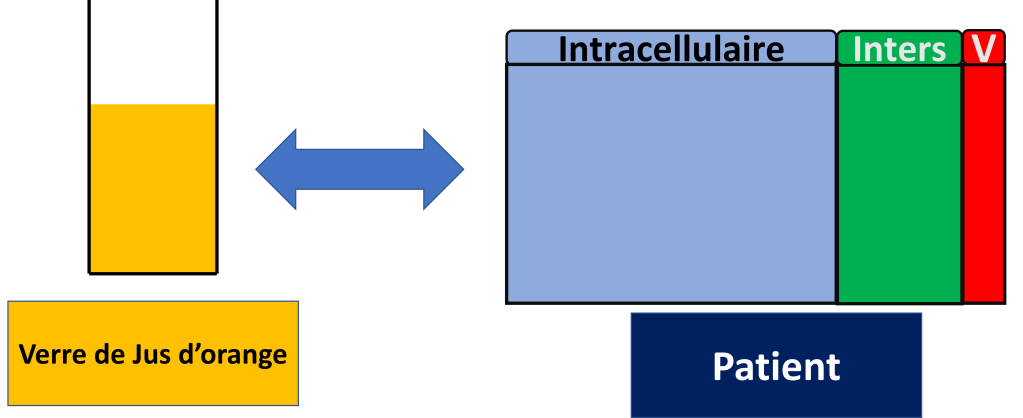
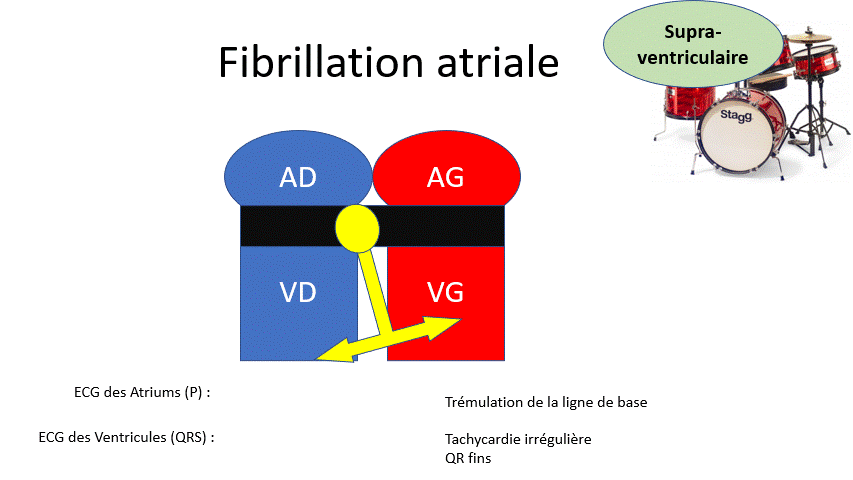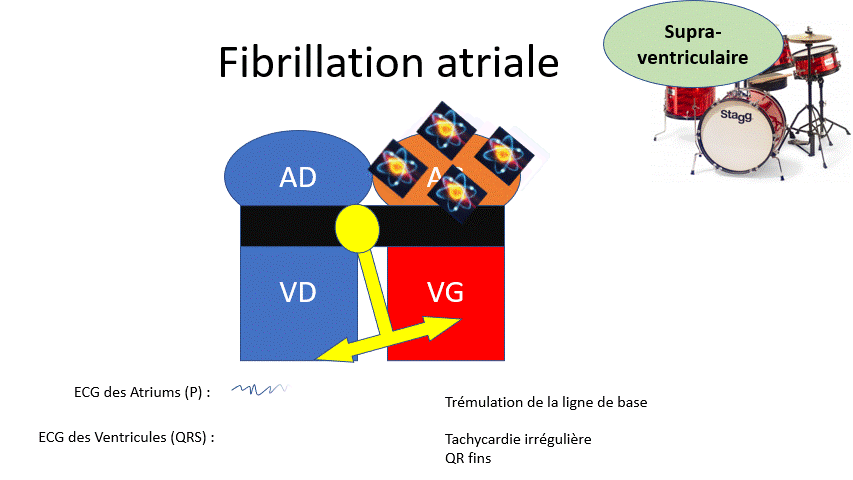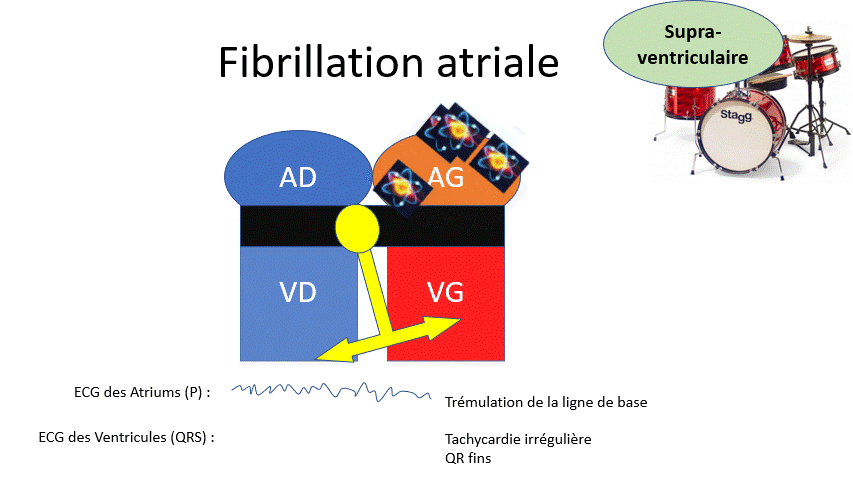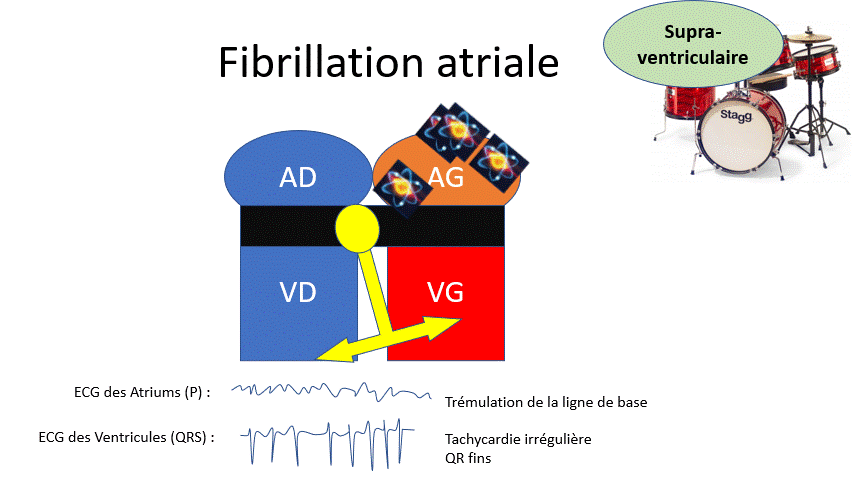
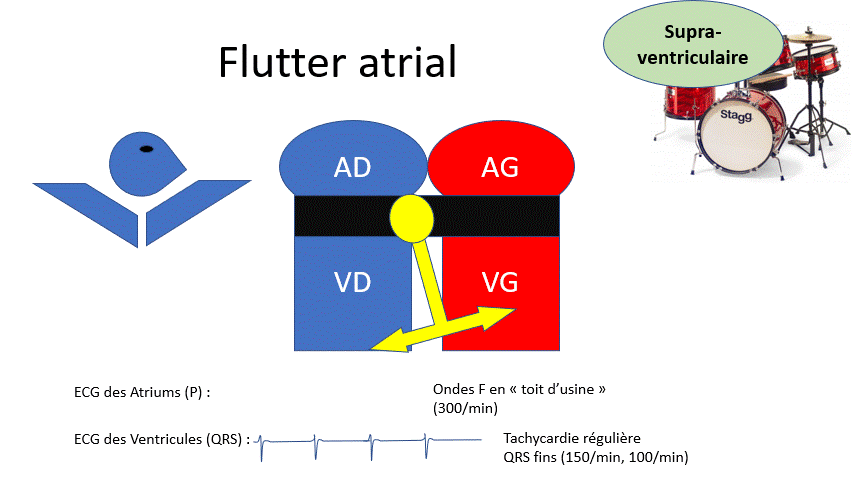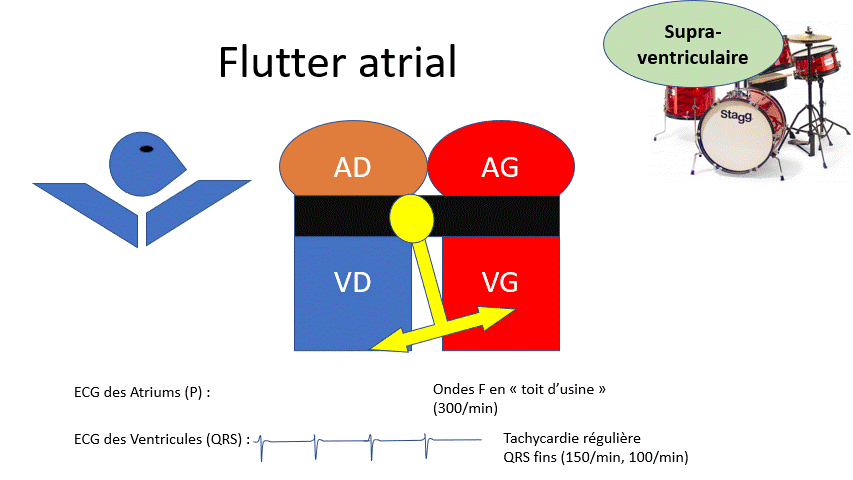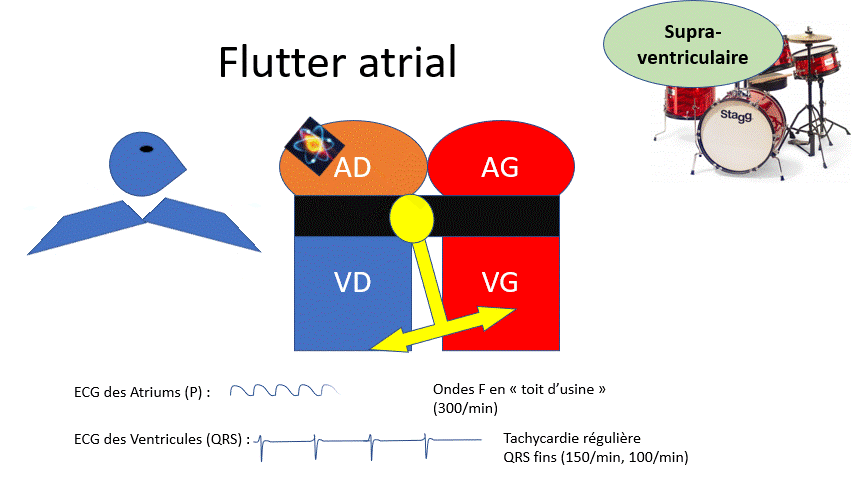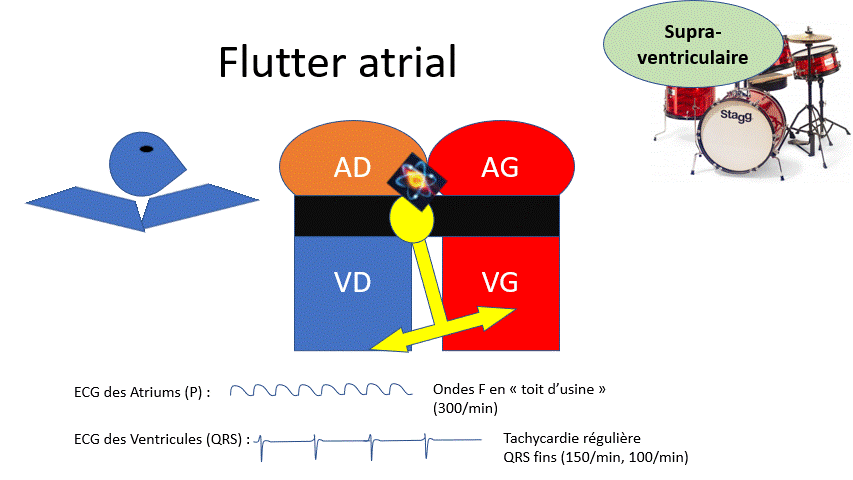
Une différence entre le filtre à café et le rein ?
Je ne vous cache pas que faire du café… c’est plus facile que de filtrer du sang.
Pour le filtre à café,
le filtre laisse passer l’eau et une partie des grains de cafés mélangés à l’eau et le café (liquide) est prêt.
Pour le rein,
Le sang, c’est déjà un peu comme le café « prêt », c’est a dire qu’il y a déjà de l’eau et les grains dedans.
- Le filtre va créer de l’urine en laissant passer seulement une partie du sang (le reste va retourner dans la circulation générale).
- Le rein va ensuite faire du tri de ce qui va retourner dans le sang et de ce qui va aller dans les urines. C’est une étape de réabsorption.
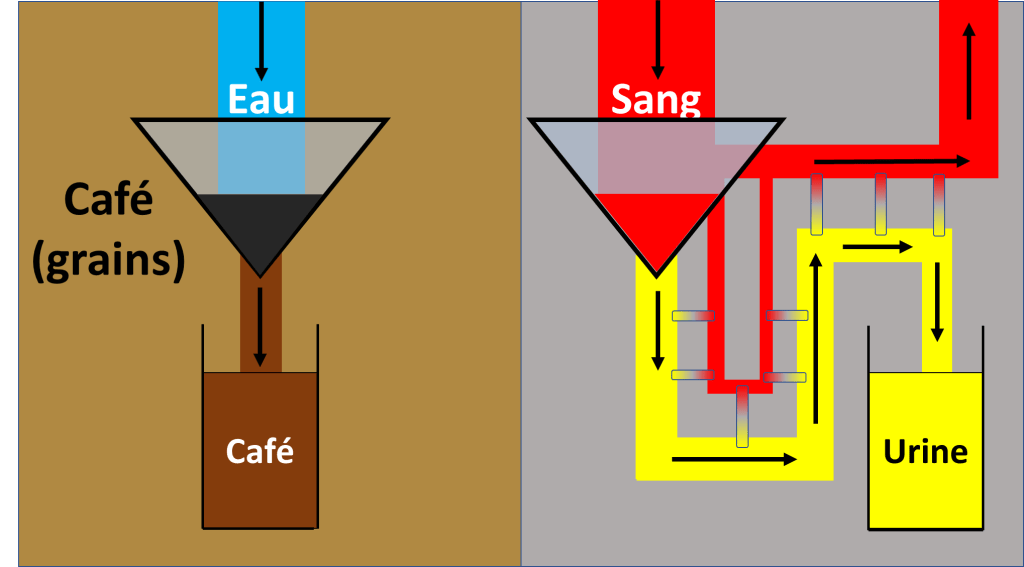
Mais le rein fait 2 sélections (Au niveau du filtre
et ensuite au niveau des tuyaux de tri qui vont jusqu’aux urines).
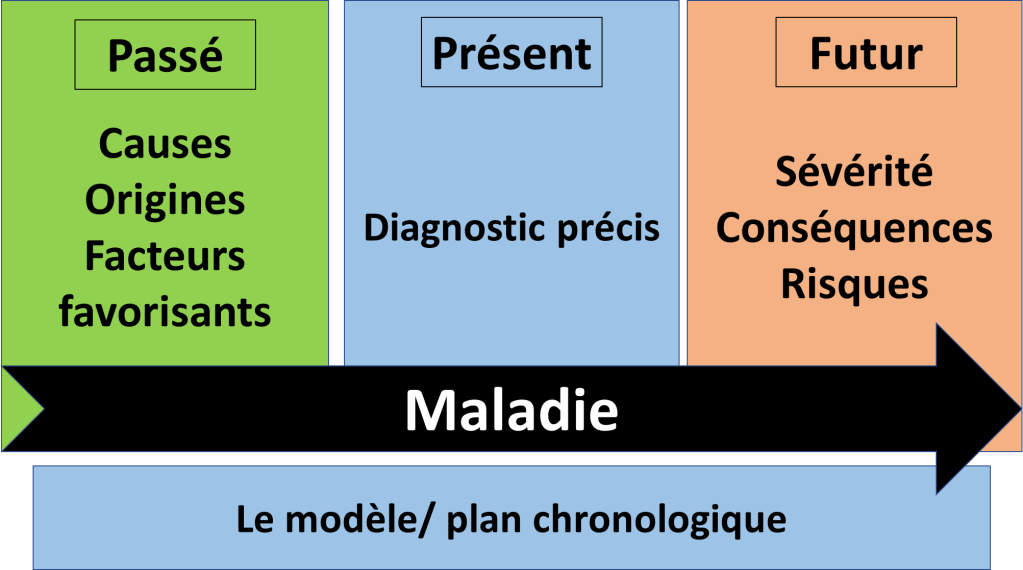
Cet article parle du filtre et présente les 3 grands types d’insuffisance rénale.
Pour les tuyaux, rendez-vous dans un autre article ultérieur.
Quel est le risque d’une insuffisance rénale ?
La filtration rénale permet :
- D’éliminer ce dont on n’a plus besoin, ce qui peut être toxique
- Tout en gardant ce dont nous avons besoin.
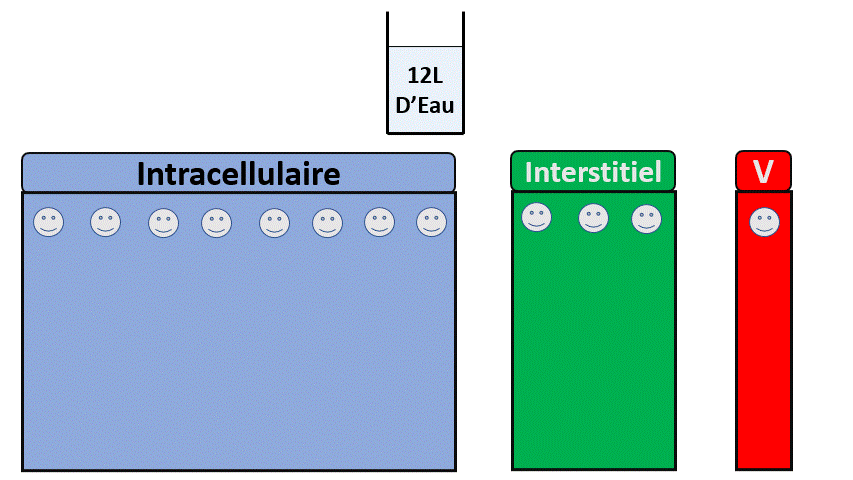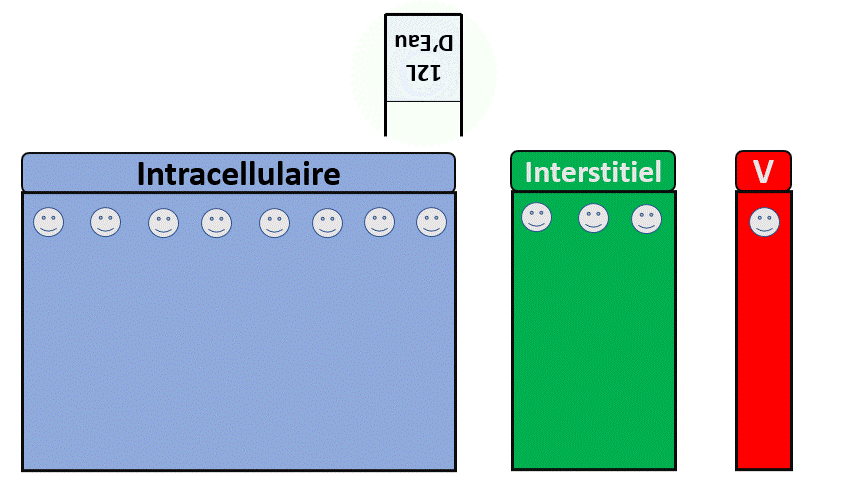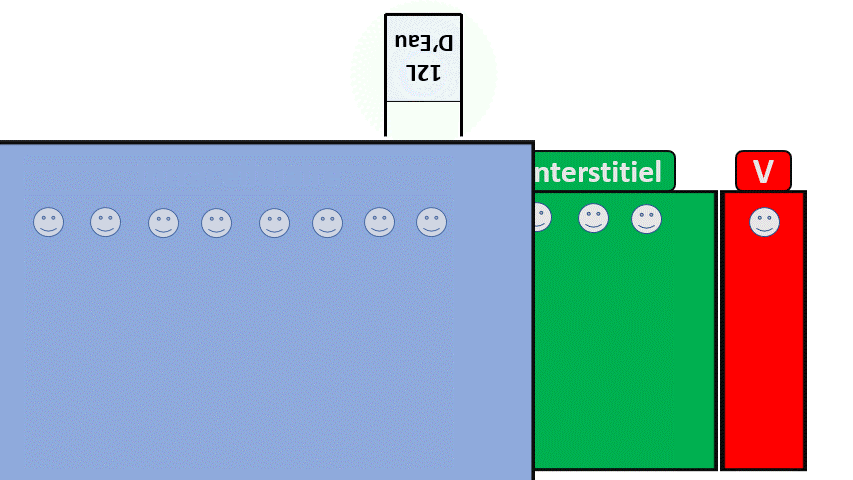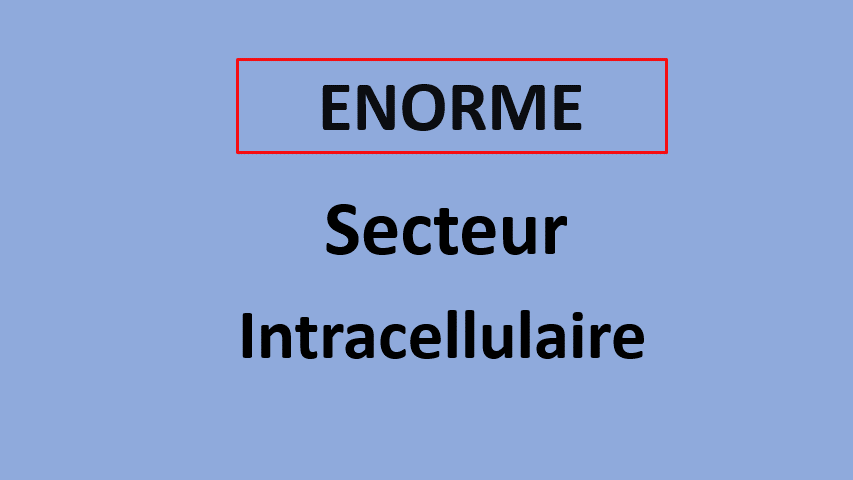
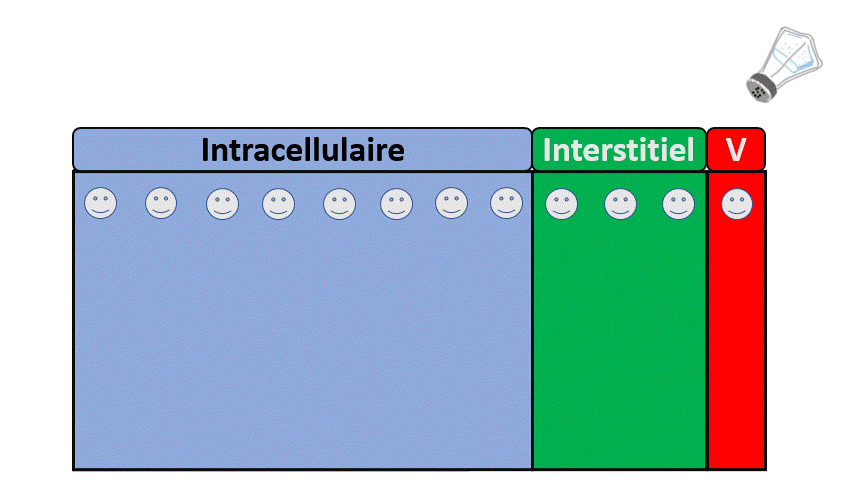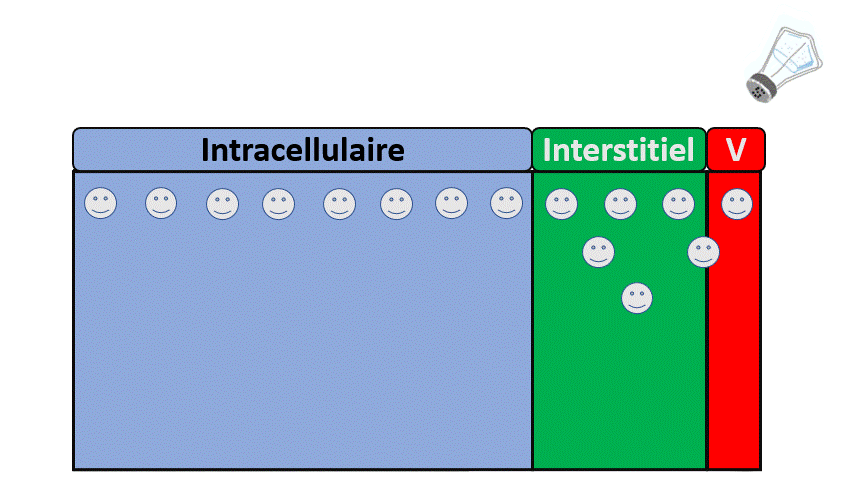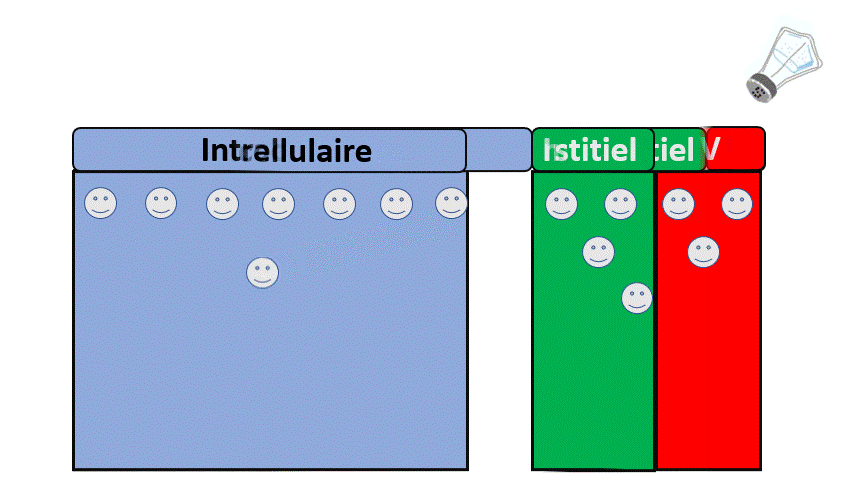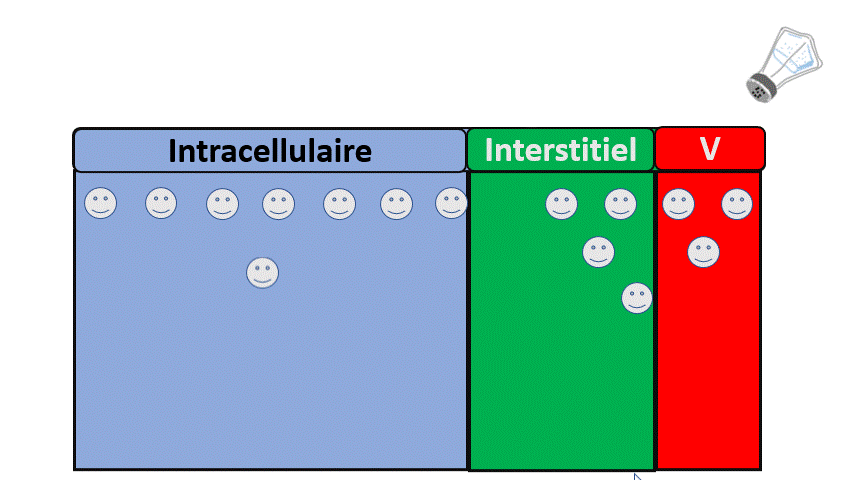
A un état d’équilibre où le rein n’est pas malade, il élimine en permanence des ions, des acides, de l’azote (urée), de l’eau et on mange/boit des ions, de l’azote (protéines), de l’eau et l’on produit des acides… donc tout se passe bien.
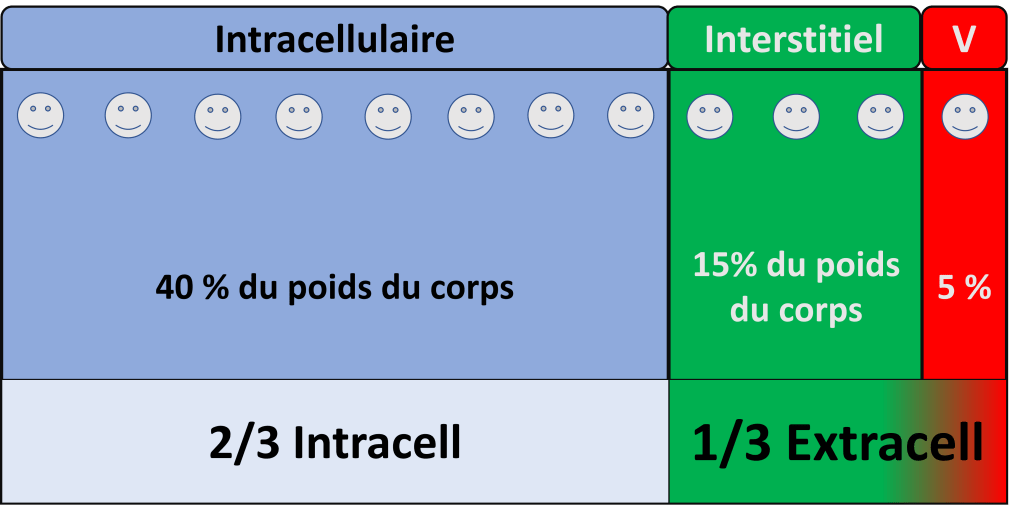
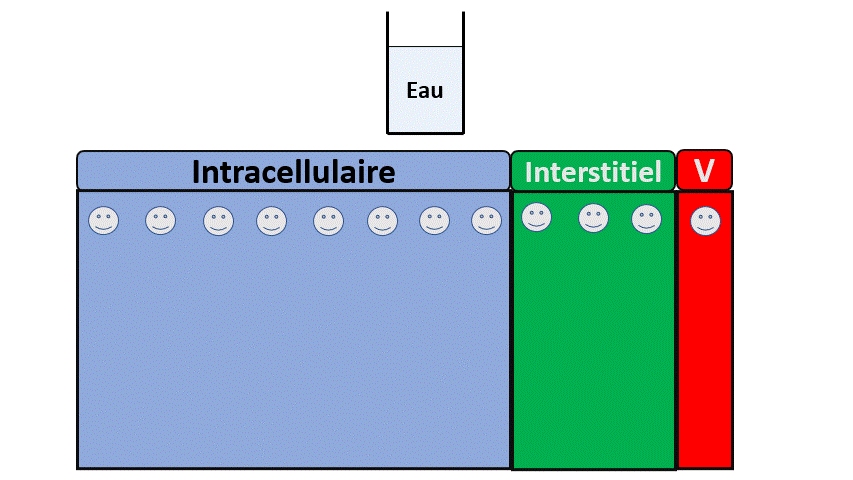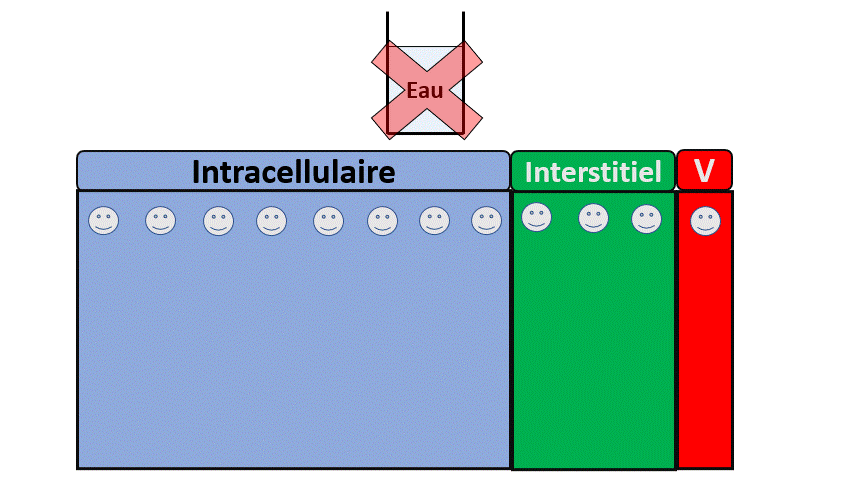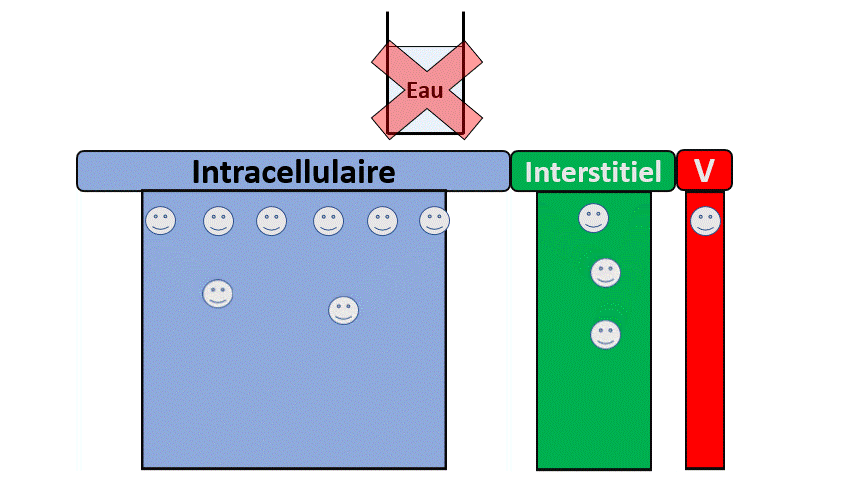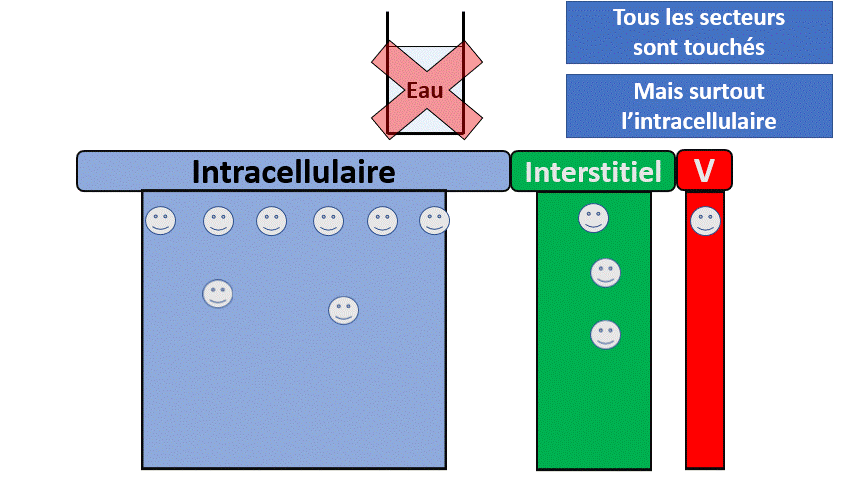
Dans le cas extrême (et fictif) où l’on retirerait les reins de quelqu’un , il n’éliminerait plus ces éléments et serait en surcharge de :
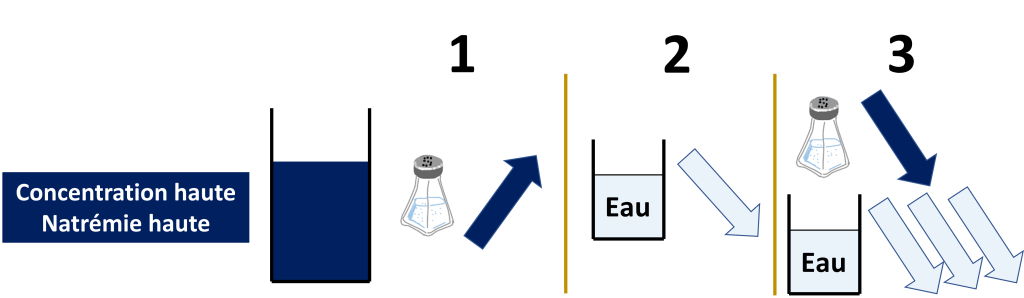
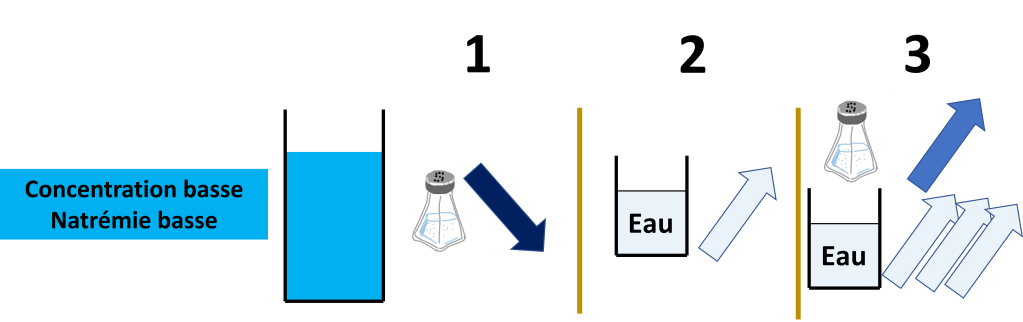
- Sodium, avec une augmentation du secteur extra-cellulaire, des difficultés respiratoires liées à l’œdème pulmonaire.
- Potassium, avec des conséquences notamment électriques (Arrêt cardiaque, troubles de conduction…).
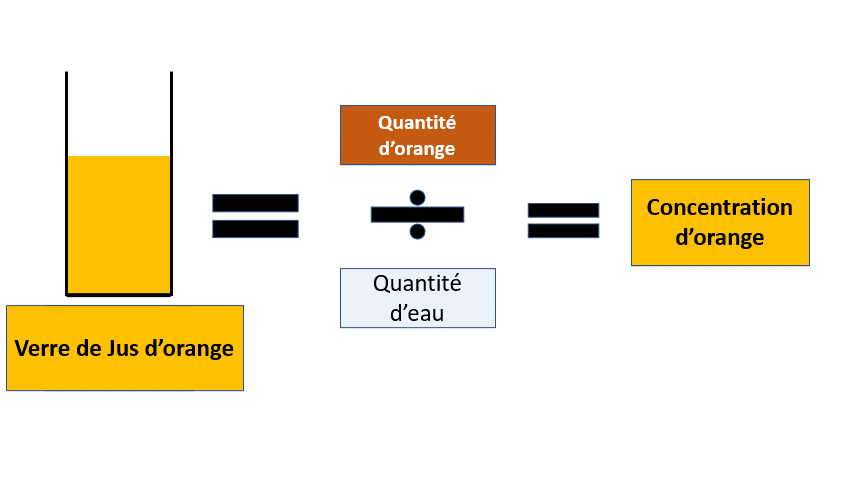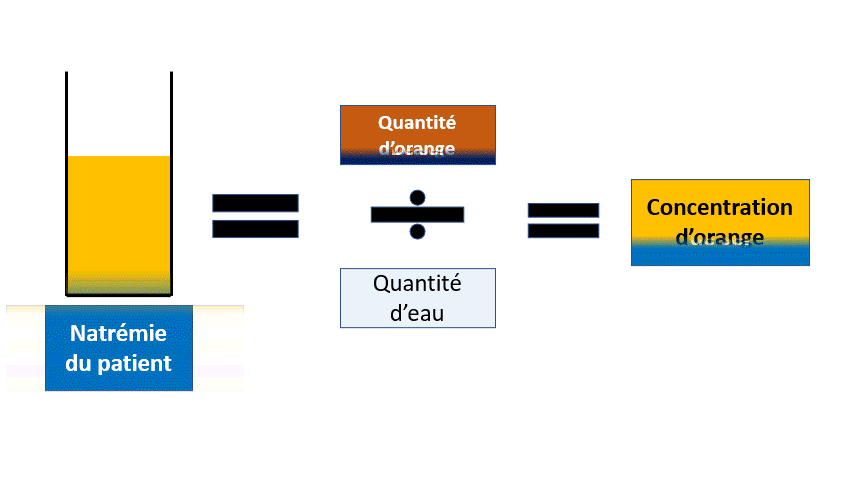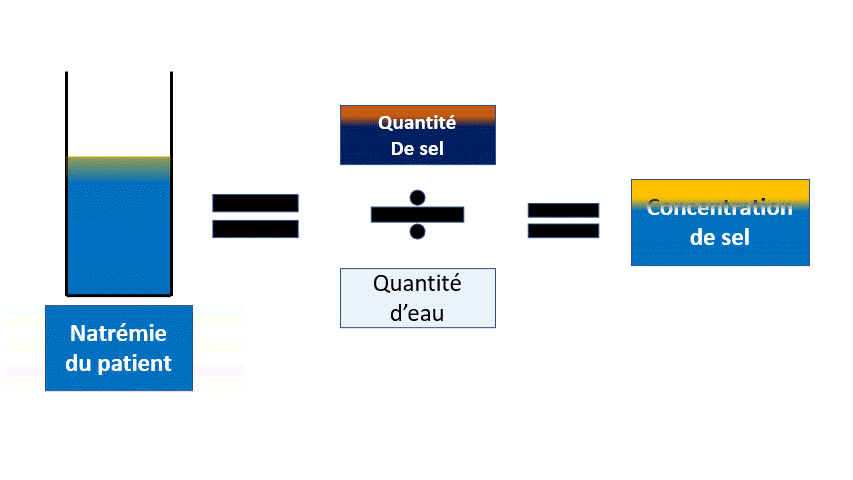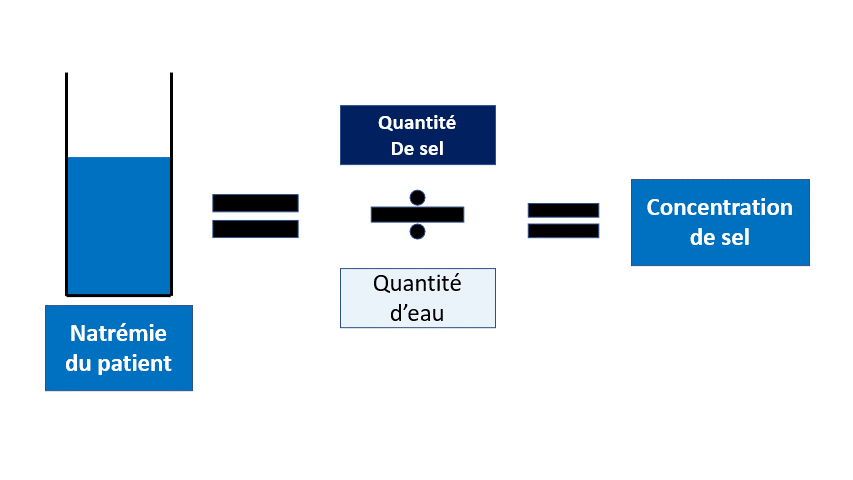
- Eau, avec des signes neurologiques (confusion, épilepsie…) liées à une hyponatrémie.
- D’Acides avec signes là encore neurologiques (Somnolence, nausées) mais aussi cardiorespiratoires.
- Et bien d’autres (urée notamment).

L’insuffisance rénale peut « empêcher le corps humain de se vider ».
Qu’appelle t-on « insuffisance rénale » ?
On appelle une insuffisance rénale une diminution du débit de filtration.
C’est à dire qu’on regarde le nombre de volume (par exemple millilitres) qui passe au travers d’un filtre (filtration). Le filtre du rein s’appelle un glomérule, c’est donc le DFG : débit de filtration glomérulaire (sinon, on pourrait dire le débit qui passe dans le filtre du rein).
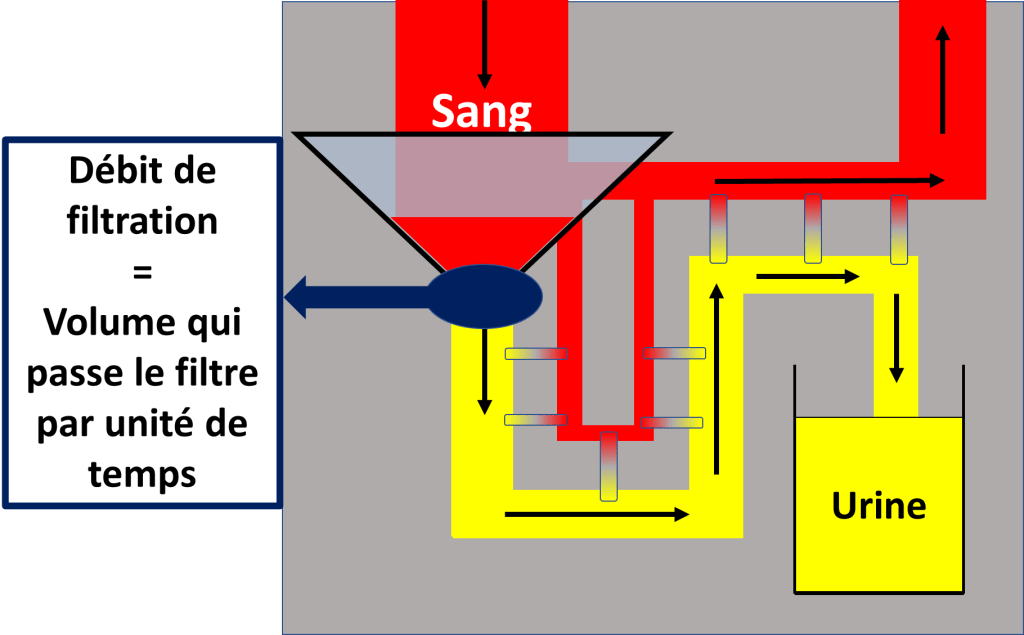
Comment voit-on une insuffisance rénale ?
Pour voir comment le filtre marche, on utilise la créatininémie, qui est un produit habituel du muscle. La créatininémie est :
- Produite de manière constante et varie peu pour un poids de muscle donné.
- Complètement filtrée par le rein et qui n’est pas réabsorbée après. Seul le rein l’élimine.
Ainsi, la seule chose qui peut influer sur la créatininémie de votre sang, puisque la production est constante, est son élimination rénale.
Donc, on conclut que :
Augmentation de la créatinine
= diminution de l’élimination de créatininémie
= insuffisance rénale.
3 grands types d’insuffisance rénale :
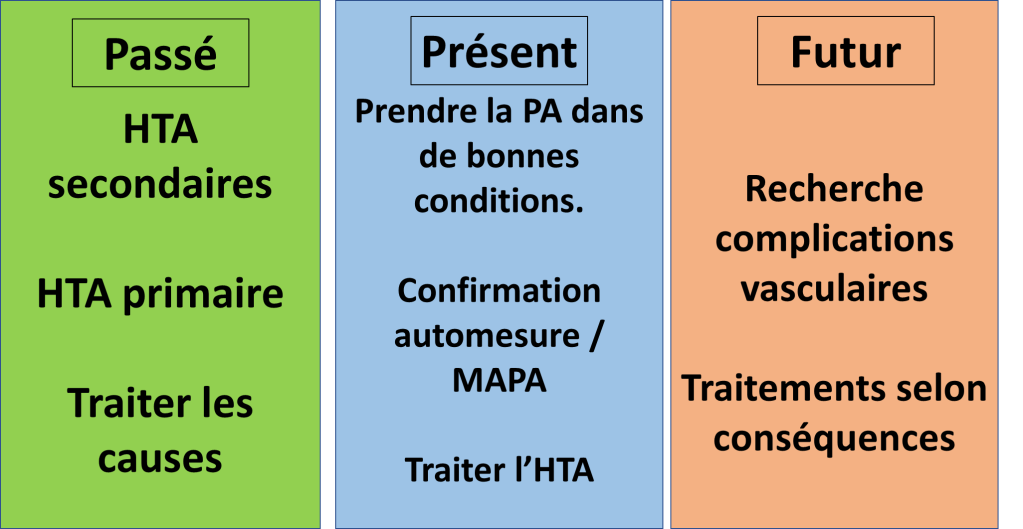
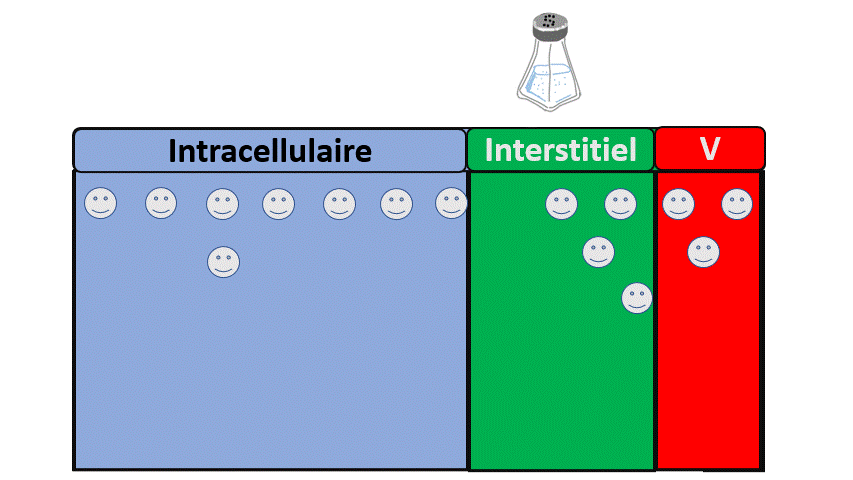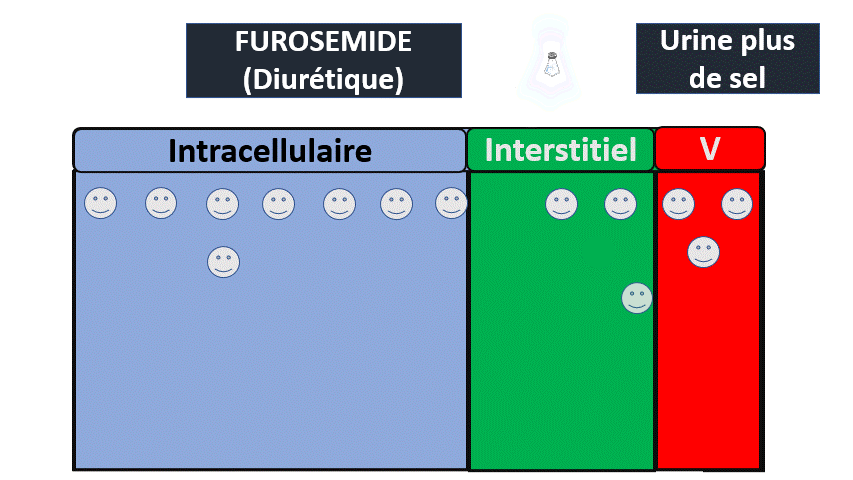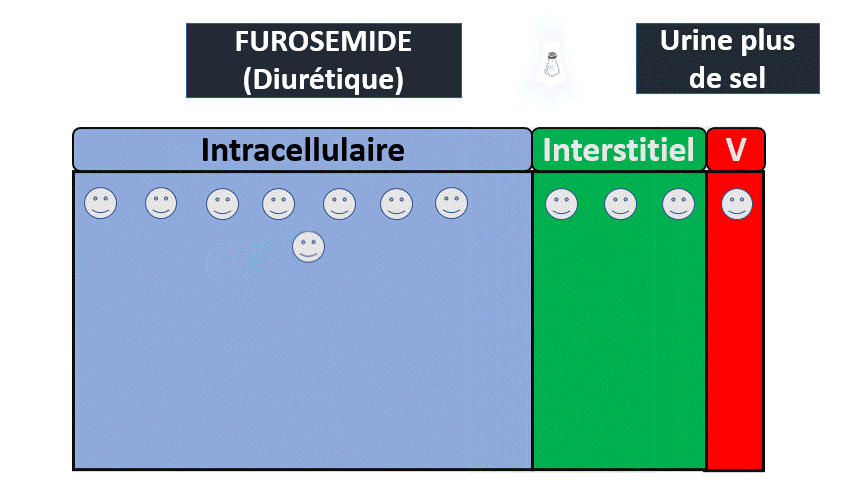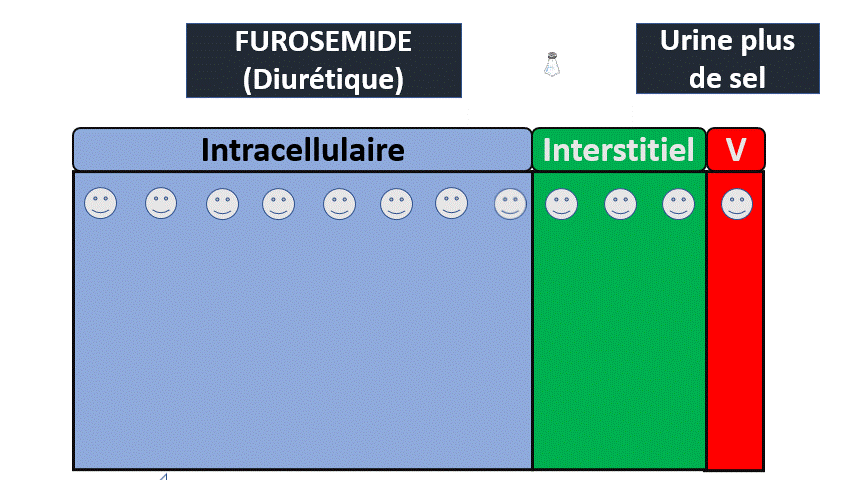
1) Insuffisance rénale fonctionnelle
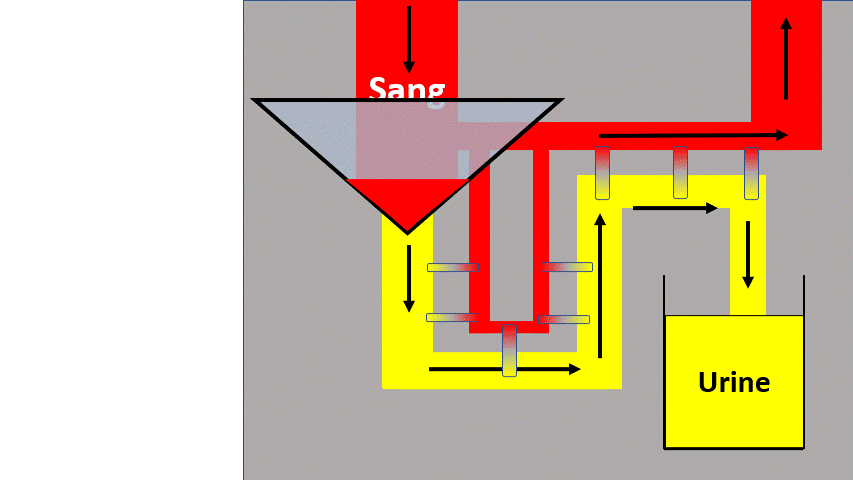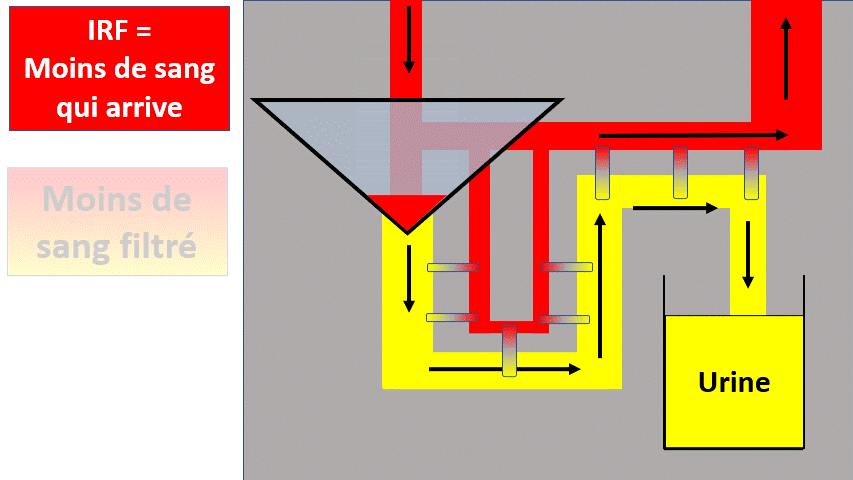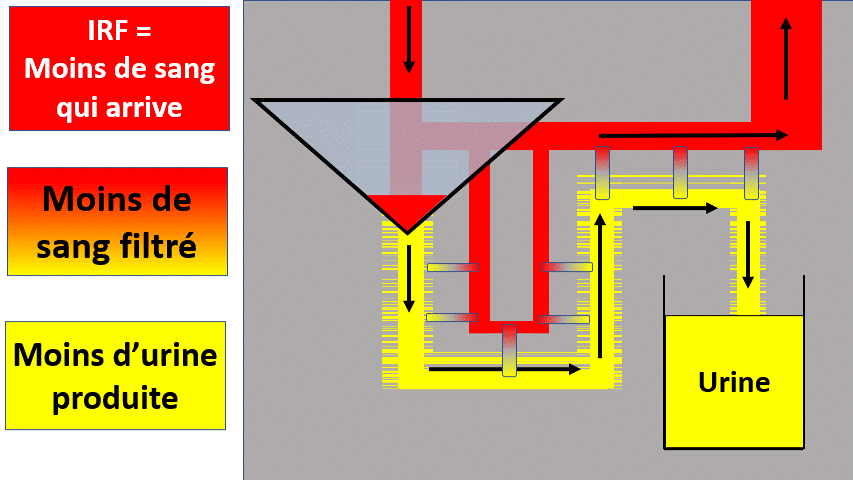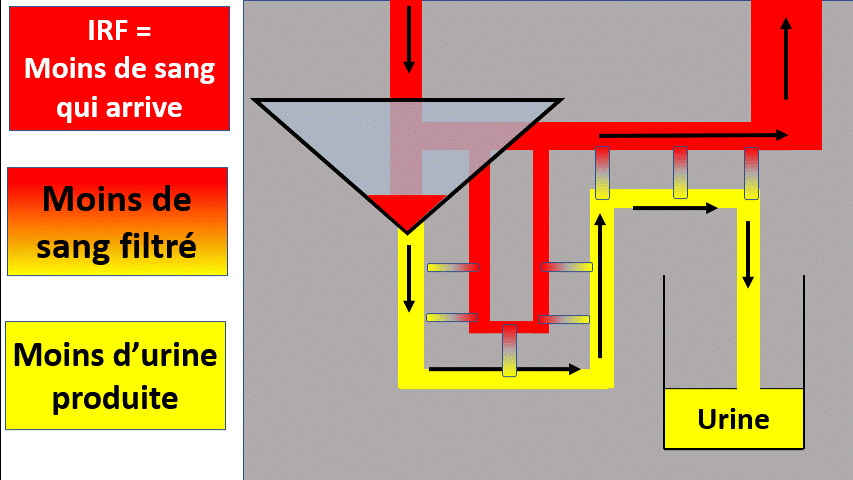
Le rein n’est pas malade mais filtre moins.
Quand il y a moins de débit sanguin (arrivée de sang au rein) c’est parce que :
- Il y a moins de liquide ? (Déshydratation extracellulaire / saignement).
- Le liquide n’est pas dans les tuyaux ? (Hypoalbuminémie)
- Le liquide est dérivé dans un autre secteur de tuyaux (Hypertension portale).
- Le liquide n’est pas envoyé suffisamment fort (Insuffisance cardiaque –> Syndrome cardiorénal).
Plus de détail dans l’article « insuffisance rénale fonctionnelle » (en construction)
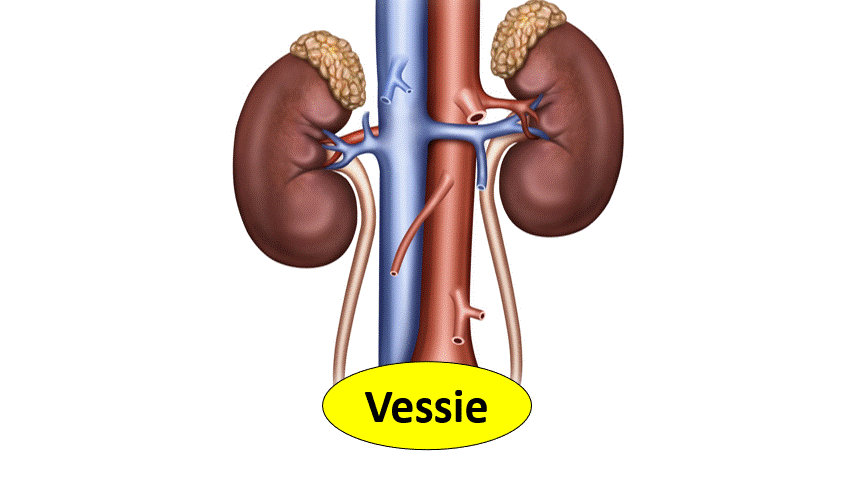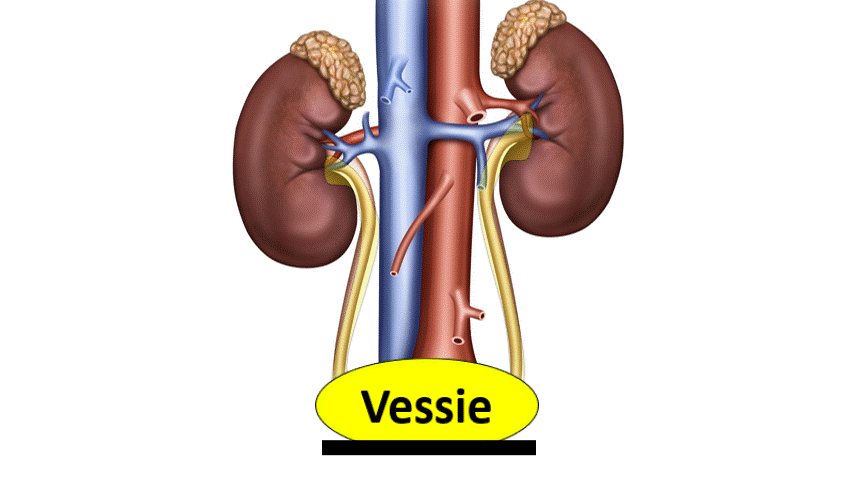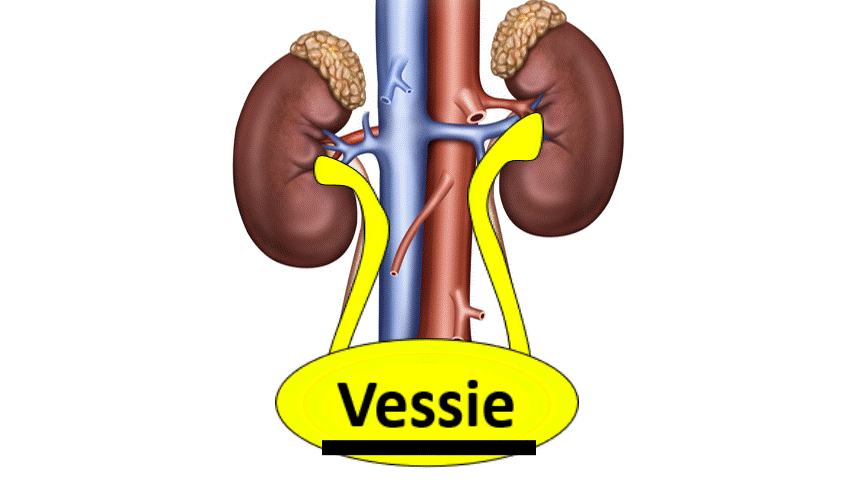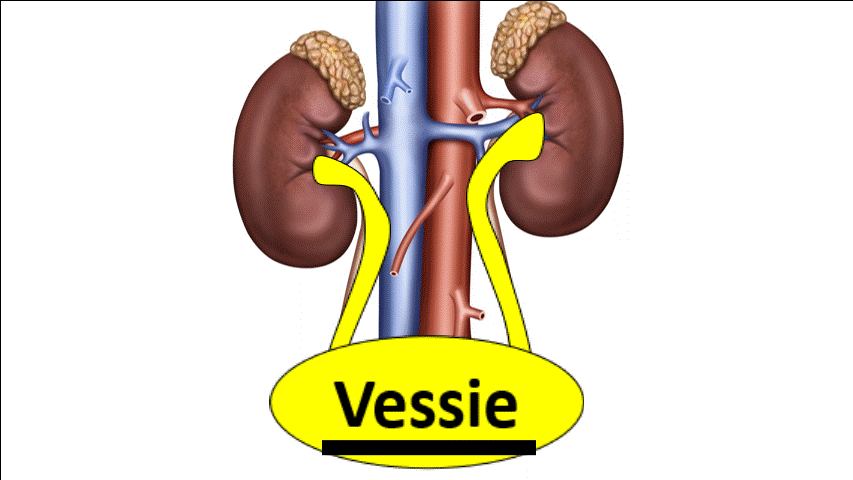
2) Insuffisance rénale obstructive
hyperpression qui empêchera la filtration glomérulaire.
Pour savoir si c’est bouché, il faut faire une échographie des voies urinaires. Cette échographie voit la dilatation des voies urinaires, qui témoigne de l’augmentation de pression dans les voies urinaires et donc de l’obstruction.
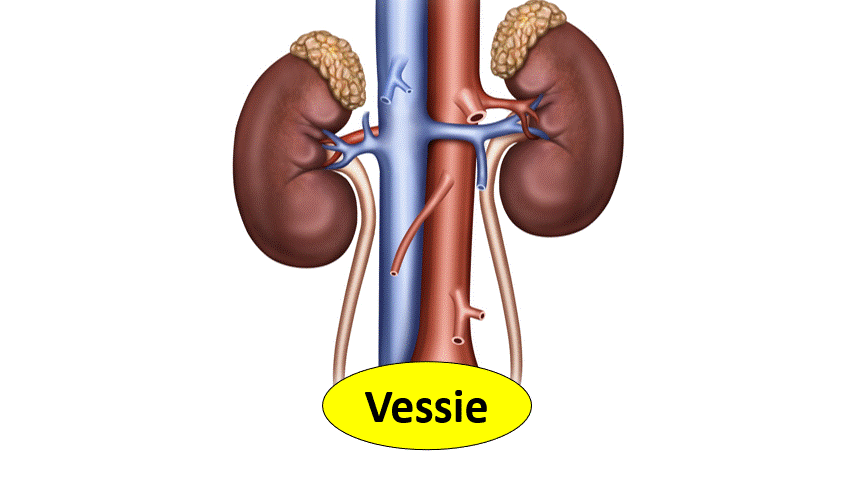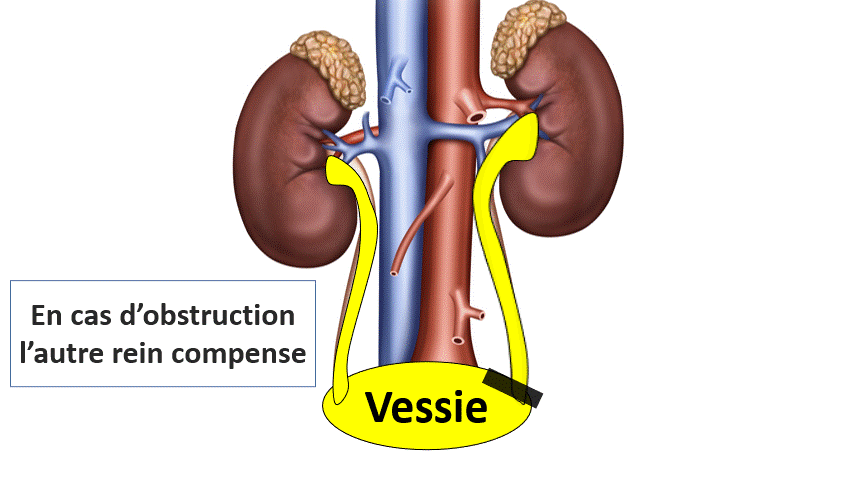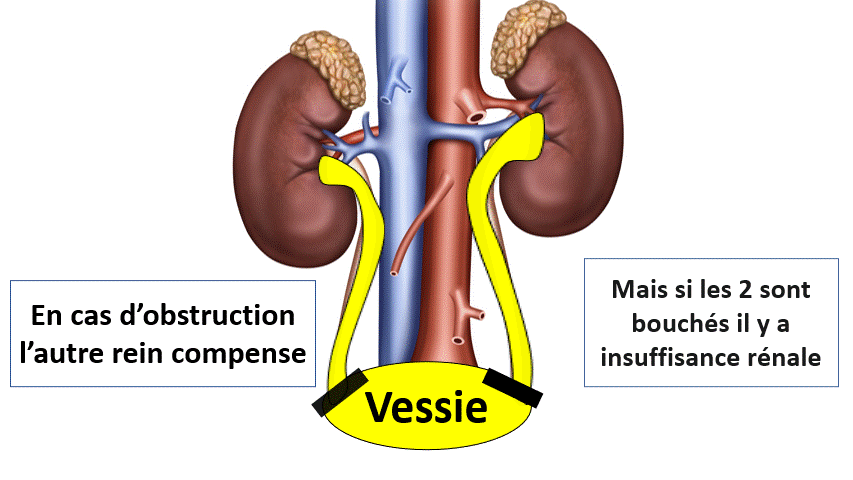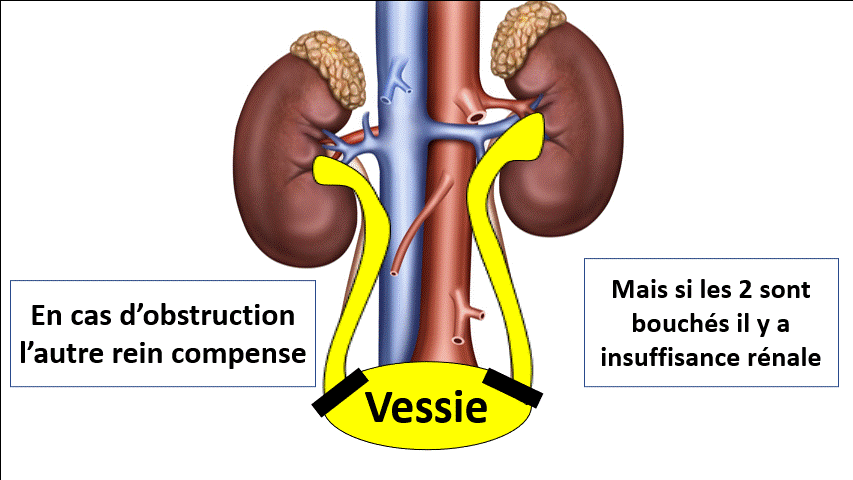
Si les 2 reins fonctionnent normalement, celui qui n’est pas obstrué peut « compenser » et de ce fait il n’y a pas d’insuffisance rénale.
Lors d’une insuffisance rénale aiguë, la règle théorique
est de toujours faire une échographie pour éliminer une obstruction.
En cas d’obstacle sous vésical (Prostatique par exemple), la dilatation peut être bilatérale. Cela donne donc une insuffisance rénale.
Insuffisance rénales organiques :
Il y a 3 causes principales d’insuffisance rénale organique :
- Glomérulaire, le filtre est malade.
- Tubulo-interstitielle : les tuyaux sont malades.
- Vasculaire : Les vaisseaux qui vont au rein sont malades
On ne va parler que du filtre, et on laisse les insuffisance rénale tubulaires et vasculaires pour d’autres articles peut-être ?
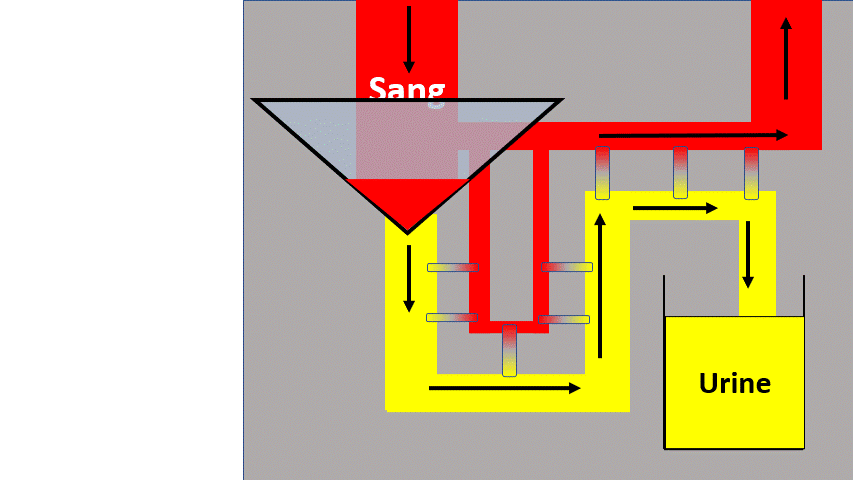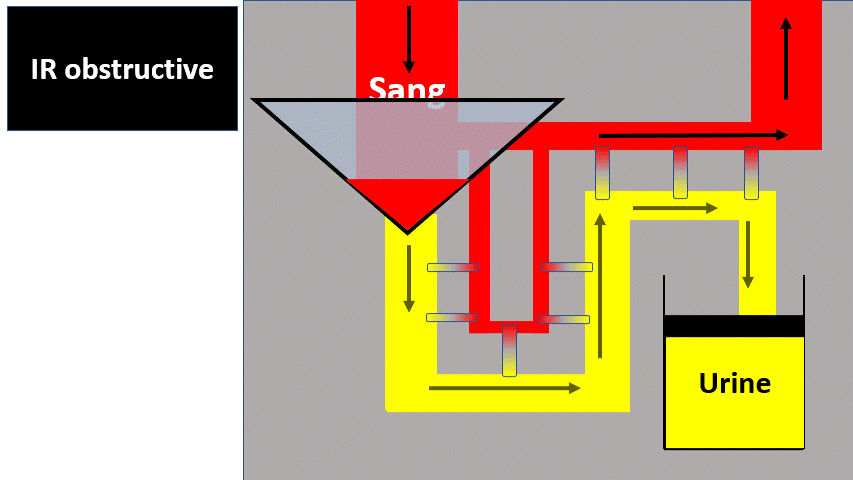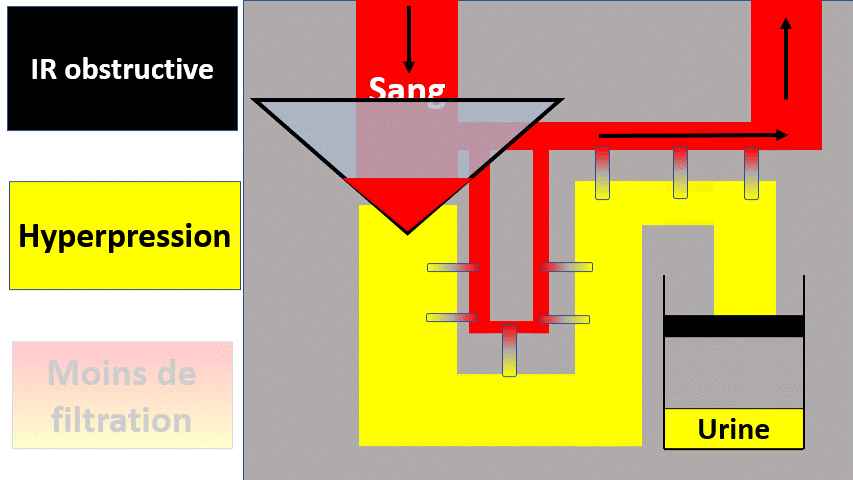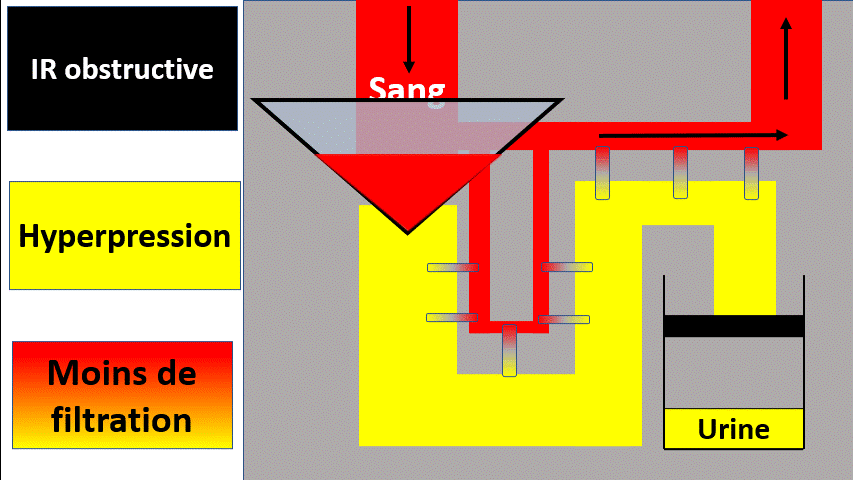
Notre ami le Glomérule = Filtre rénal
L’origine du mot « glomérule » est « pelote de laine ». C’est l’endroit où le sang devient « urine primaire ». La transition entre le rouge (sang) et le jaune (urine).
C’est à cet endroit que la baisse du débit définit l’insuffisance rénale.
Laisser passer ou ne pas laisser passer ?
Ce qui peut paraître contre-intuitif, c’est qu’une maladie du glomérule puisse laisser passer trop de choses (Par exemple des protéines et des globules rouges) alors que le débit de filtration (notamment de la créatininémie) est faible, et que les petits éléments (Eau et sodium) peuvent encore passer (diurèse conservée).
Un peu comme si votre filtre à café avait des trous assez grands pour laisser passer les grains de café mais pas assez pour laisser passer l’eau… étrange…
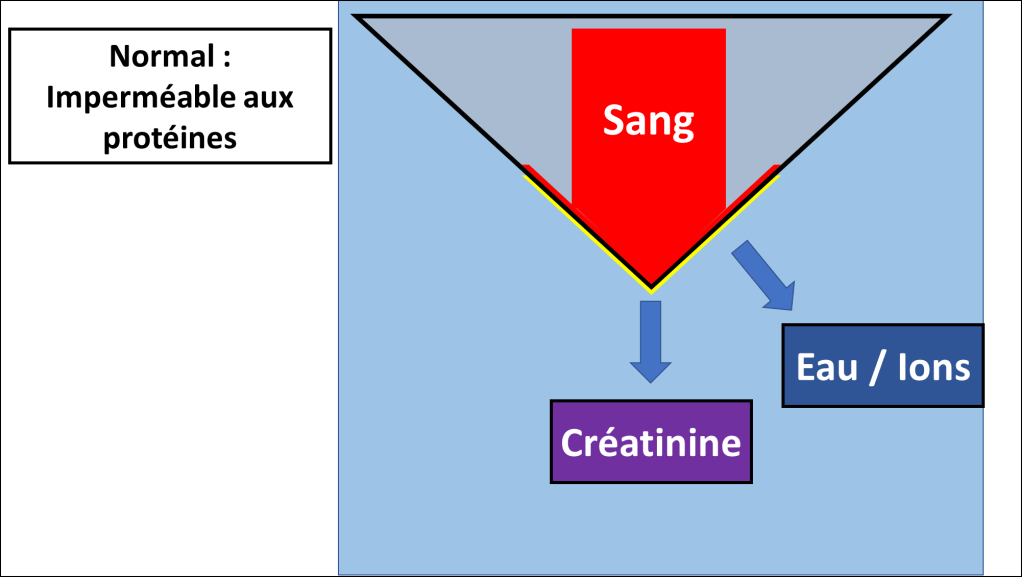
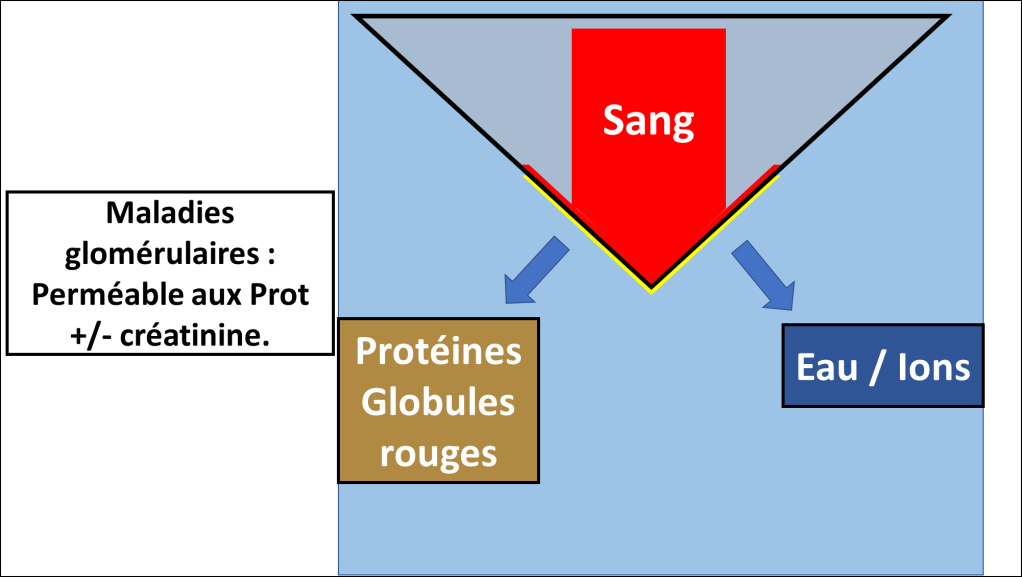
Lors d’une maladie glomérulaire :
Le glomérule peut laisser passer des choses anormales (Protéines / globules rouges) en continuant sa fonction (filtre la créatinine). C’est le cas par exemple dans un syndrome néphrotique « pur », qu’on verra plus tard.
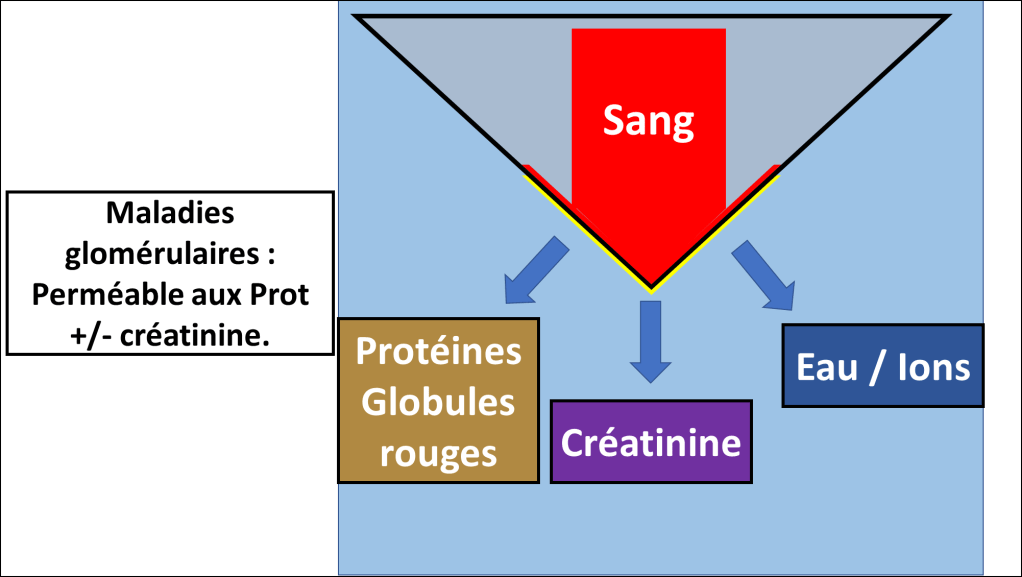
Le glomérule peut également laisser passer des choses anormales mais ne plus être capable de laisser passer des éléments importants (Créatininémie / eau et ions). Cela peut donner une insuffisance rénale organique ou une diminution de la diurèse.
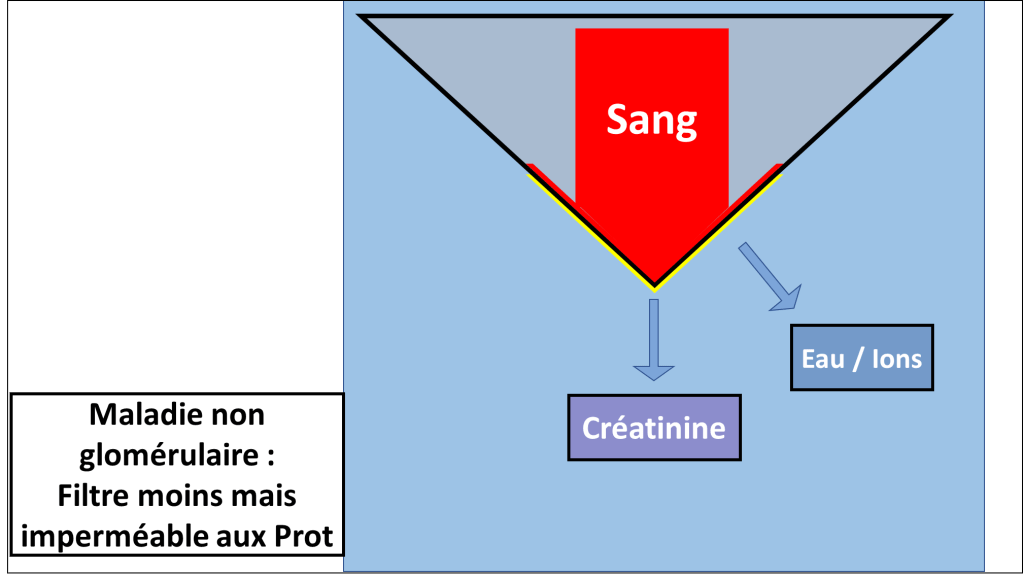
Dans les maladies rénales non glomérulaires, il peut y avoir moins de filtration, moins de création d’urine mais le filtre n’est pas perméable à des élements anormaux (protéines / globules rouges).
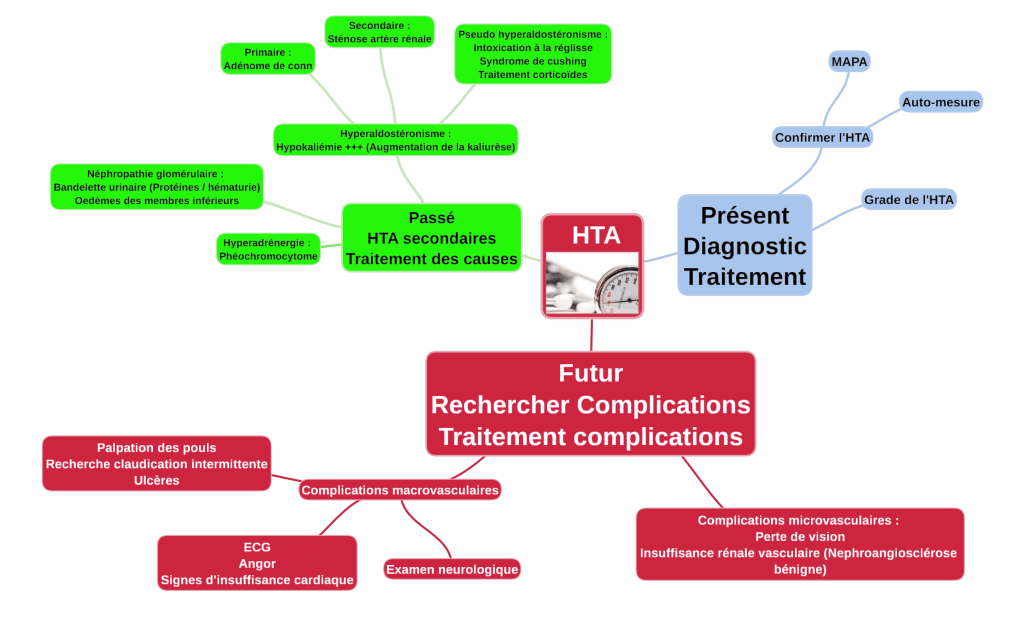
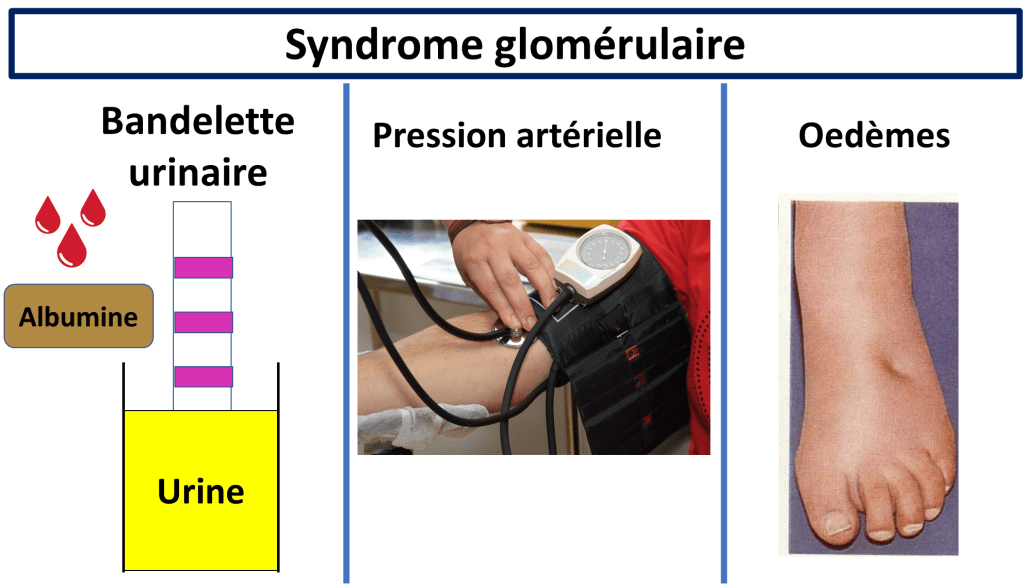
De quoi a t-on besoin pour rechercher un syndrome glomérulaire ?
- Une bandelette urinaire (Protéinurie / hématurie)
- Une prise de la pression artérielle (Recherche d’HTA)
- Et votre doigt pour palper les oedèmes.
Vous pouvez tous rechercher simplement une maladie glomérulaire. Au vu de la richesse des signes pouvant orienter vers le glomérule, il est important de le faire car on évoquera les autres maladies en l’absence de ces signes.
J’expliquerai le mécanisme des Oedèmes des membres inférieurs (OMI) dans un autre topo mais les OMI sont en partie la conséquence de la perte d’albumine dans les urines.
Anatomie du glomérule :
Le filtre glomérulaire comporte, pour faire simple, 3 parties :
- Une couche de cellules vasculaires endothéliale, comme celle au contact du sang.
- Une deuxième épaisseur faite de membrane basale, protéique, non cellulaire.
- Une dernière couche de podocytes, des cellules dont les espaces « entre les pieds » sont les trous du filtre.
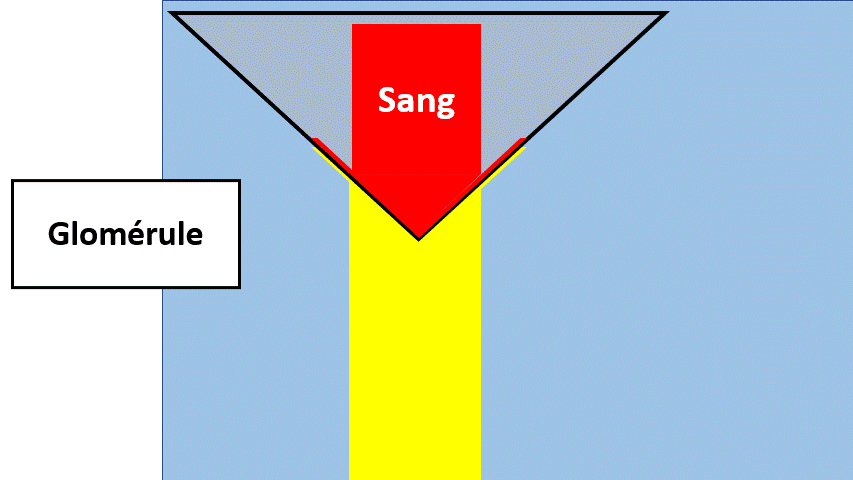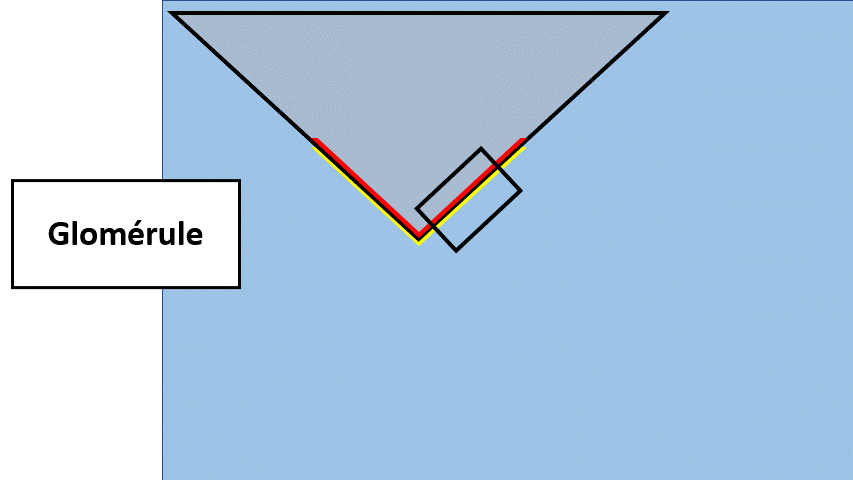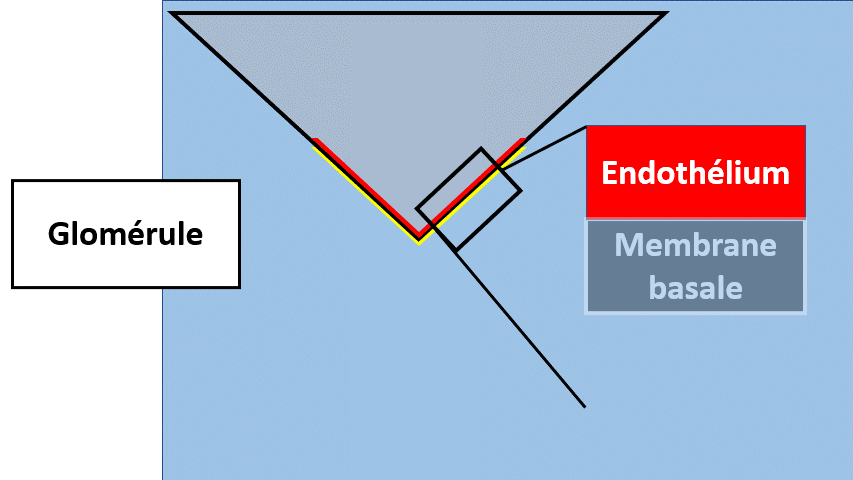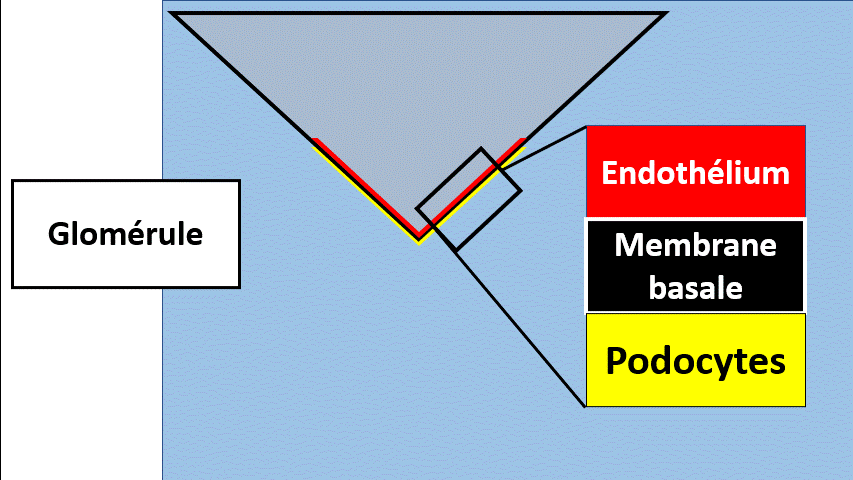
Ici, le filtre représente le glomérule. Mais en réalité il est plus complexe.
Le sang arrive par l’intérieur des branches des artèrers rénales et ce qui doit être filtré passe les 3 couches à partir des capillaires rénaux.
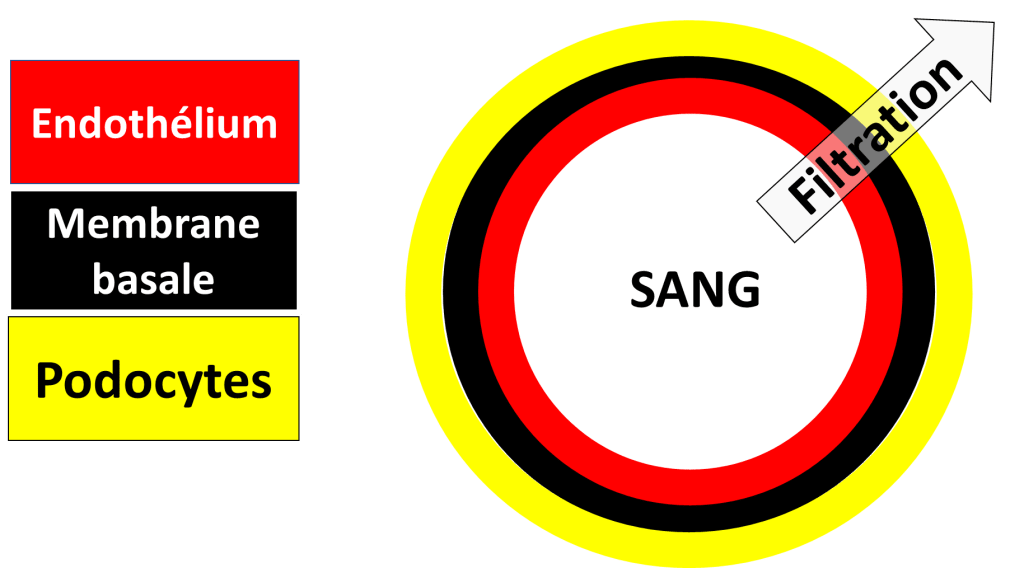
Après avoir passé les 3 couches, on obtient déjà de l’urine, qui est l’urine primaire, celle qui n’a pas encore subit les réabsorption des tubules. L’urine arrive dans une chambre qui s’appelle la « chambre urinaire » (surprenant !).

La chambre urinaire contient la production d’urine après filtration.
A droite, c’est la suite du voyage de l’urine vers les tubules.
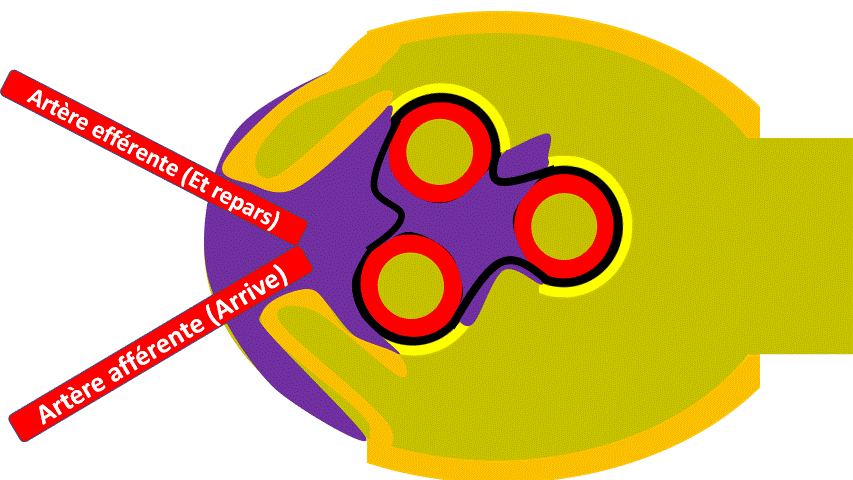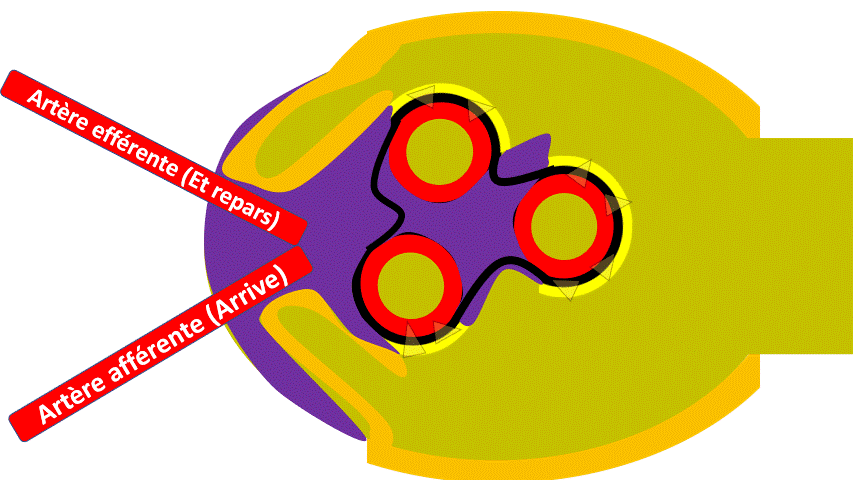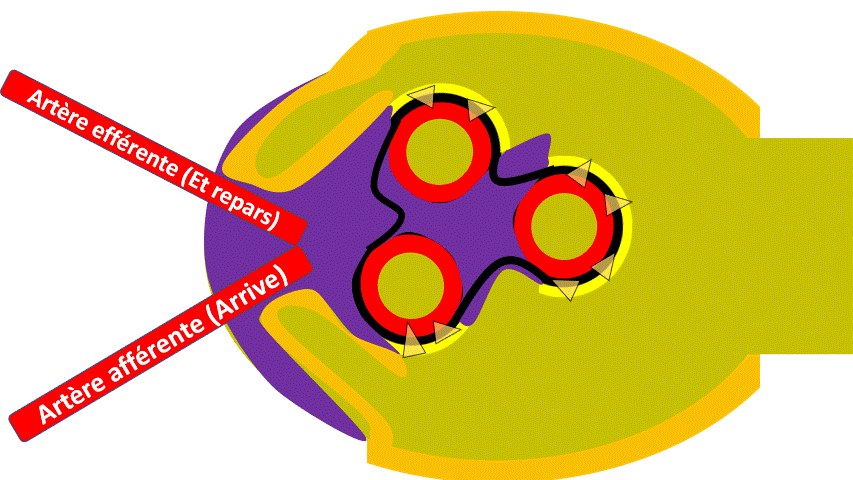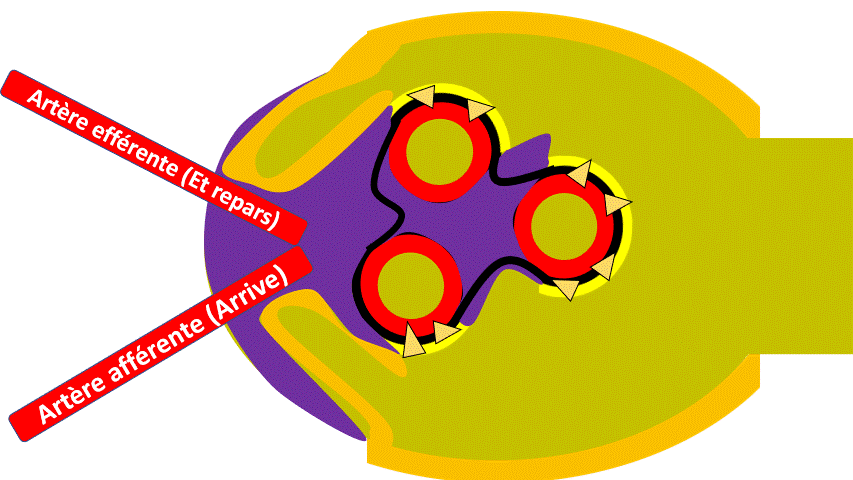
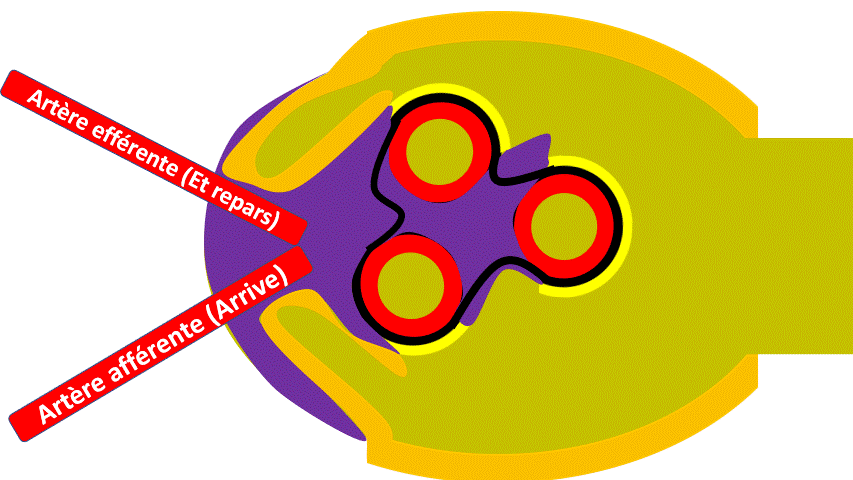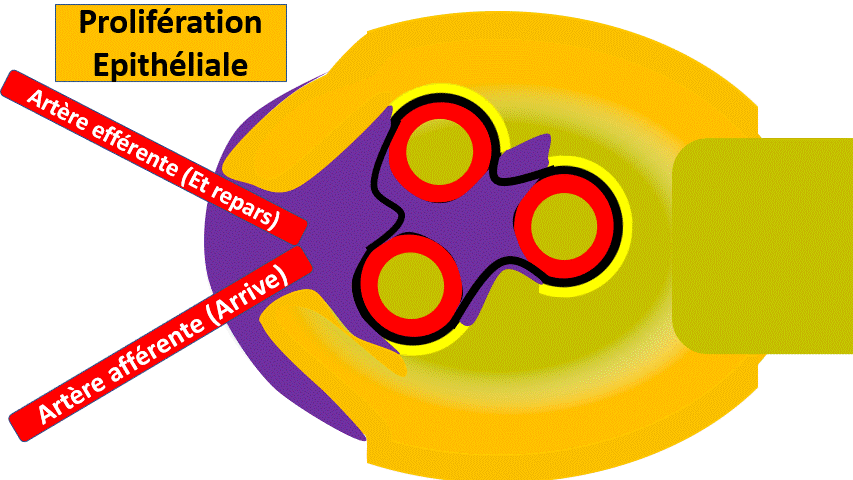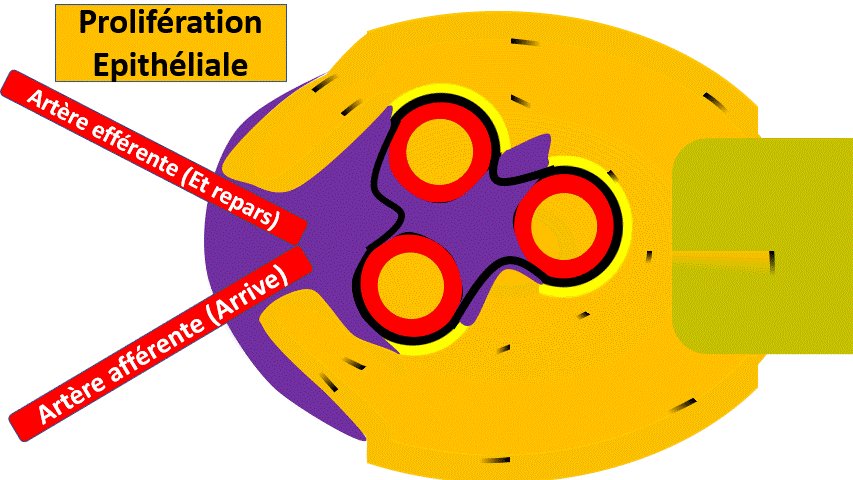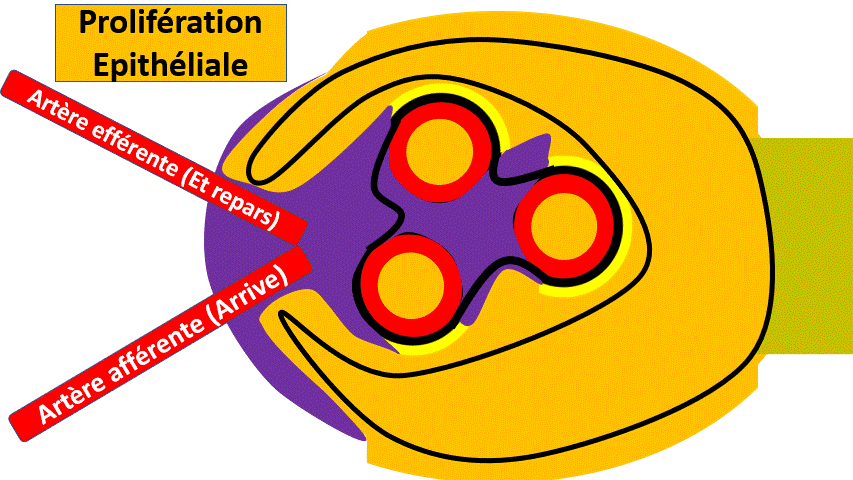
En réalité, quand on regarde une coupe de glomérule on peut voir plusieurs tranches de vaisseaux, qui sont collés ensemble par le « mésangium » (Méso- « milieu » -angium « vaisseaux »).

Les capillaires que l’on voit en coupe au milieu sont l’enroulement de vaisseaux qui viennent en fait de 2 artérioles qui vont se diviser en capillaires :
– Artériole Afférente qui Arrive vers le glomérule.
– Artériole Efférente, « Et ça repart »
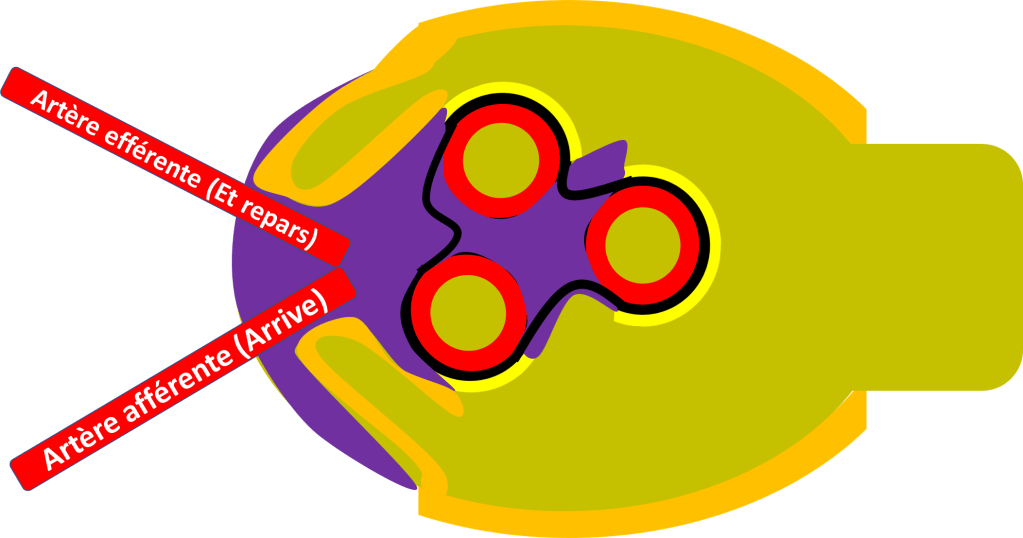
Voyez vous une pelote de laine quelque part ? (Allez, avec un peu d’imagination…).

Le cortex rénal (la partie la plus périphérie) ressemble un peu à ça…
Je peux comprendre que cela vous fasse peur…
Maladies glomérulaires :
Les maladies glomérulaires sont en lien avec les différents éléments du glomérule :
- Les capillaires
- Les podocytes.
- La membrane basale.
- Les cellules épithéliales.
- Les cellules mésangiales.
Quand on est devant une maladie glomérulaire, l’étude de la morphologie du glomérule par une biopsie permet d’avoir des informations sur la cause et donc sur les traitements.
Les dépôts :
Des protéines peuvent se déposer anormalement dans le glomérule, d’un côté ou de l’autre de la membane basale glomérulaire, dans le mésangium…
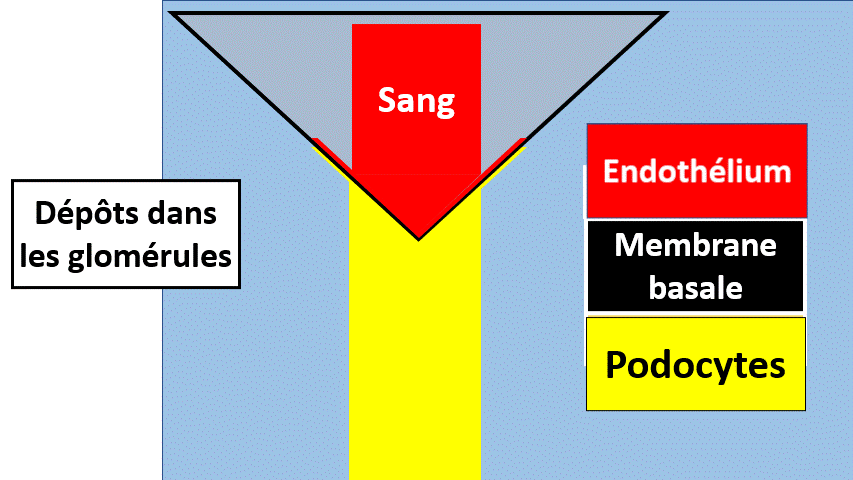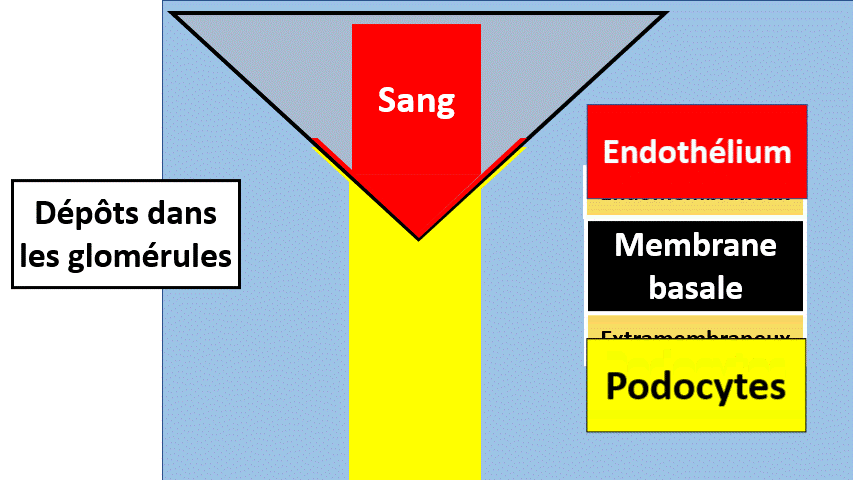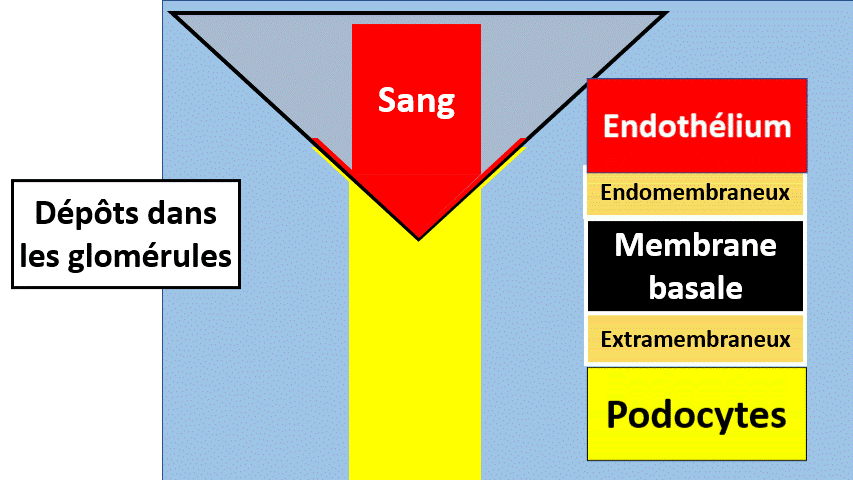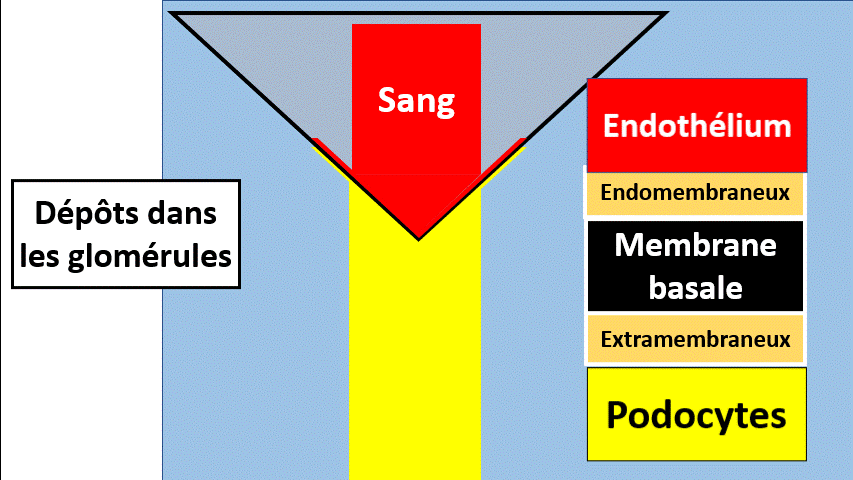
Ces dépôts peuvent être présents de manière non spécifique (accumulation de substances glycosylées dans le diabète, anticorps et antigènes qui se sont perdus…) ou peuvent être des anticorps dirigés contre la membrane basale glomérulaire ou d’autres éléments du glomérule (maladie de Goodpasture, Maladie de berger).
Les proliférations
Les cellules glomérulaires peuvent proliférer sous l’influence de certaines maladies, notamment inflammatoire. Les proliférations peuvent interesser les cellules mésangiales, les cellules endothéliales ou les cellules épithéliales..
Le cas de la prolifération épithéliale est particulièrement sévère, menaçant la fonction des reins (et la survie du patient) si elle n’est pas traitée rapidement.
La prolifération cellulaire a un aspect de « croissant extracapillaire »
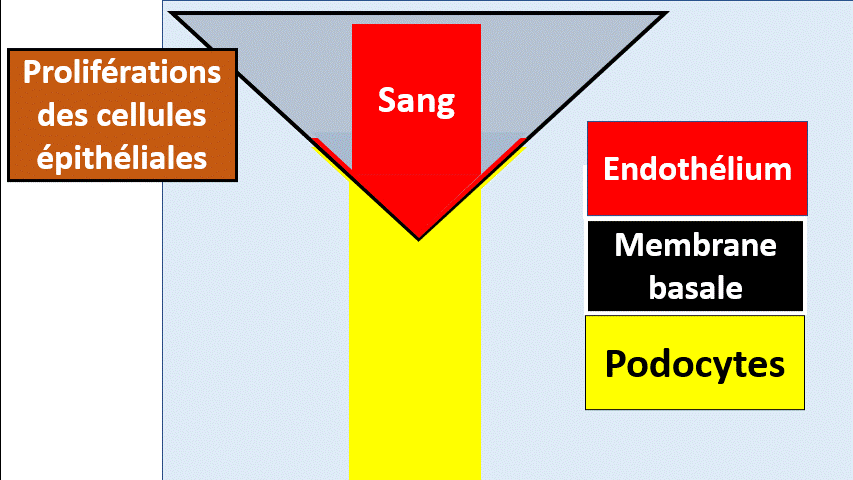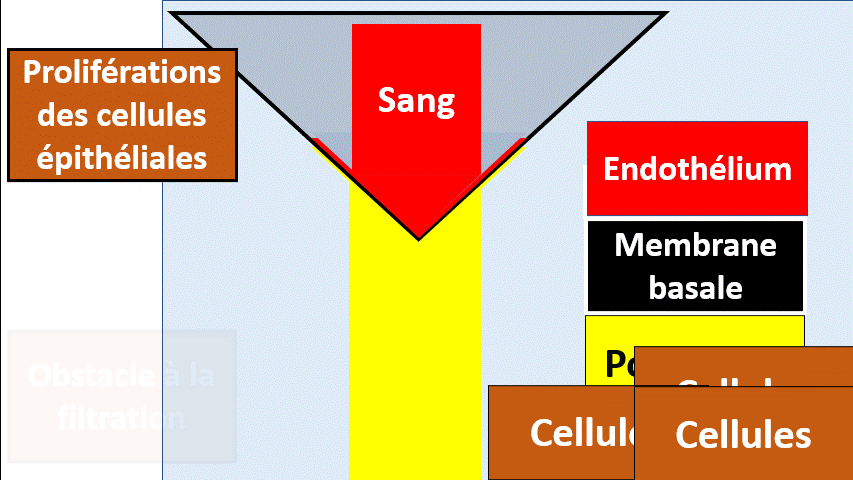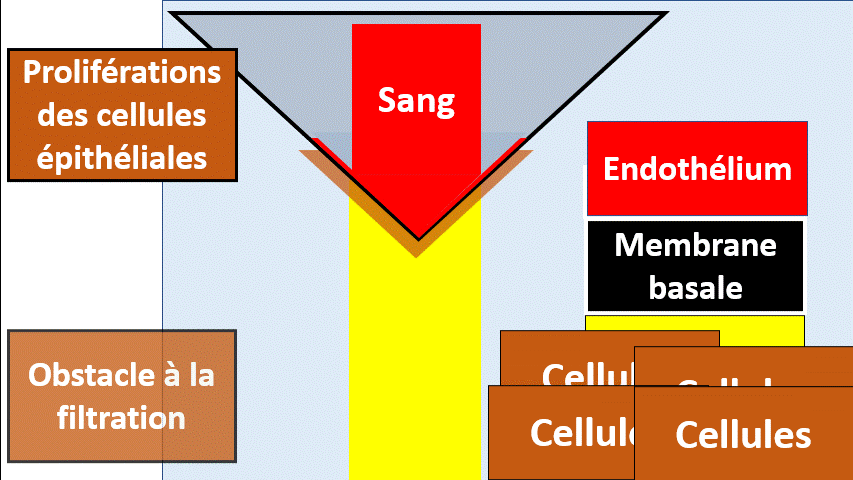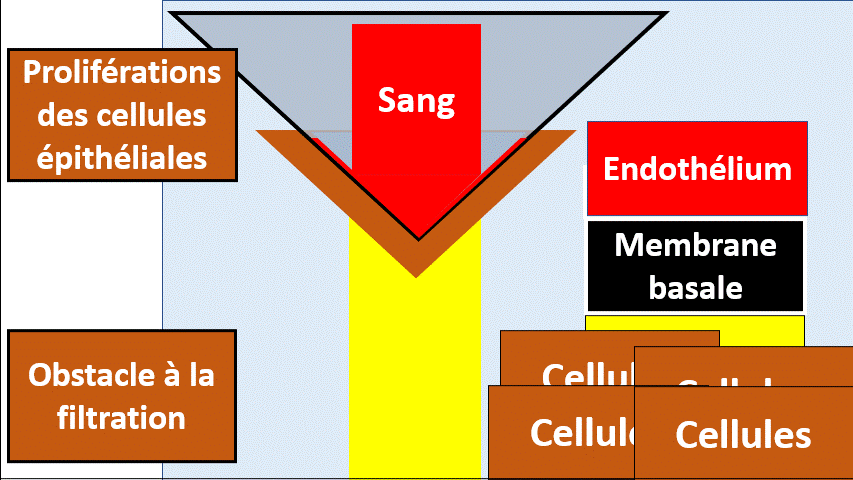
Il s’agit d’une urgence diagnostique et thérapeutique sinon le patient va perdre son rein.
En conclusion :
Le rein filtre le sang (filtration) et récupère des choses de l’urine vers le sang (Tri), il fait donc 2 actions pour produire l’urine définitive.
L’insuffisance rénale = la baisse du débit dans le filtre, c’est à dire du nombre de volume de liquide qui passe dans le filtra par minute.
Quand le sang n’arrive pas au rein, il filtre moins. Cela cause une insuffisance rénale fonctionnelle.
Un obstacle des voies urinaires peut causer une insuffisance rénale obstructive.
Et il y a les insuffisance rénales organiques quand le rein est malade.
Parmis elles, la recherche d’une pathologie glomérulaire est indispensable. On le fait simplement avec BU + prise de la presion artérielle + recherche d’oedèmes.
[ays_quiz id=’4′]