L’hôpital comme d’autres structures professionnelles est un lieu de pressions.
D’origine humaine, du système ou des situations rencontrées, elles peuvent amener à des moments difficiles à vivre et apparemment « sans solutions ».
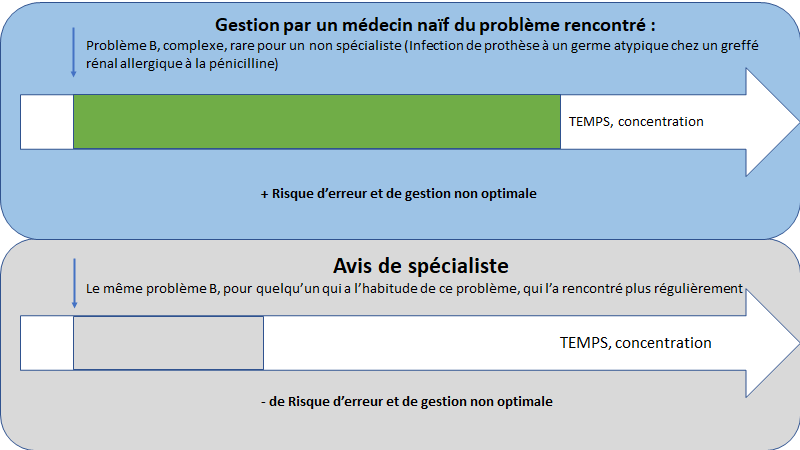
Voyons au travers de l’image d’un Kidnapping contre rançon (rien que ça!) que nous pouvons changer notre stratégie pour faire face aux pressions.
Scenario fictif (mais possible) :
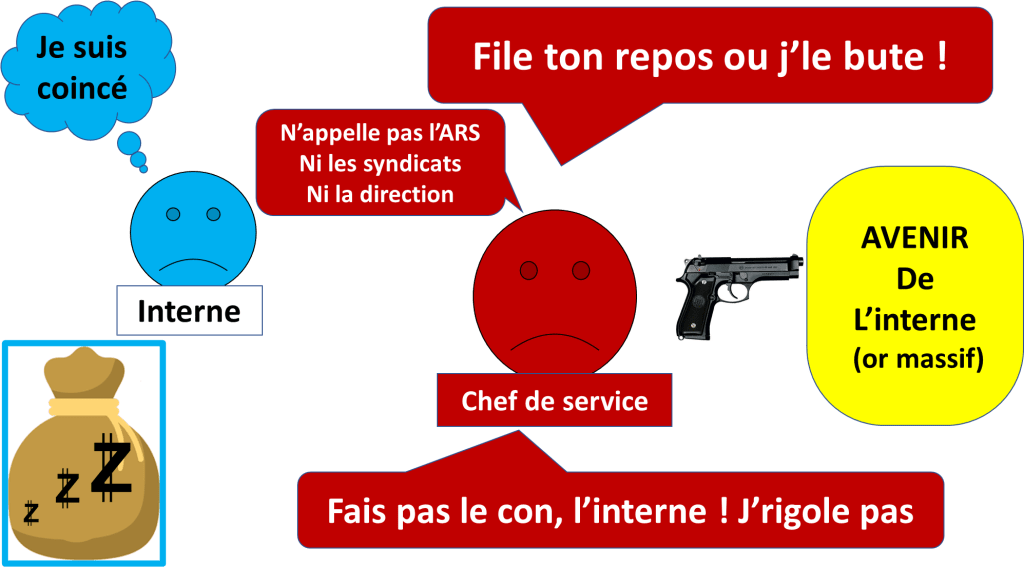
Le grand chef d’un service convoque ses internes au premier jour de stage.
En plus des informations usuelles, le chef annonce à ses internes qu’ils ne doivent pas prendre leur repos de sécurité.
C’est à dire qu’après les 24heures de travail en semaine ou une nuit de travail, il sera « mal vu » d’aller dormir.
Et le grand chef laisse entendre que, si quelqu’un prenait ce repos de sécurité, il pourrait ne pas avoir de poste dans son service après son internat.
Analyse du Kidnapping
Ce que représente cette rançon :
La rançon demandée par le chef de service dans ce cas fictif est le repos de garde, appelé aussi « repos de sécurité ».
On peut citer quelques avantages et inconvénients à respecter le repos de garde.
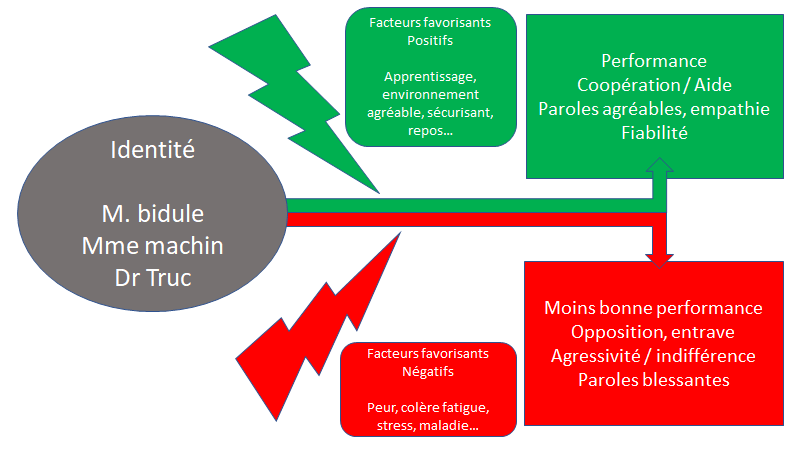
Même si de travailler sans se reposer peut arranger le service au court terme (et encore, s’il n’y a pas d’erreurs), au long terme la mauvaise ambiance et la fatigue qui retentissent sur le moral, la motivation, l’apprentissage… ne seront pas positifs pour le service.
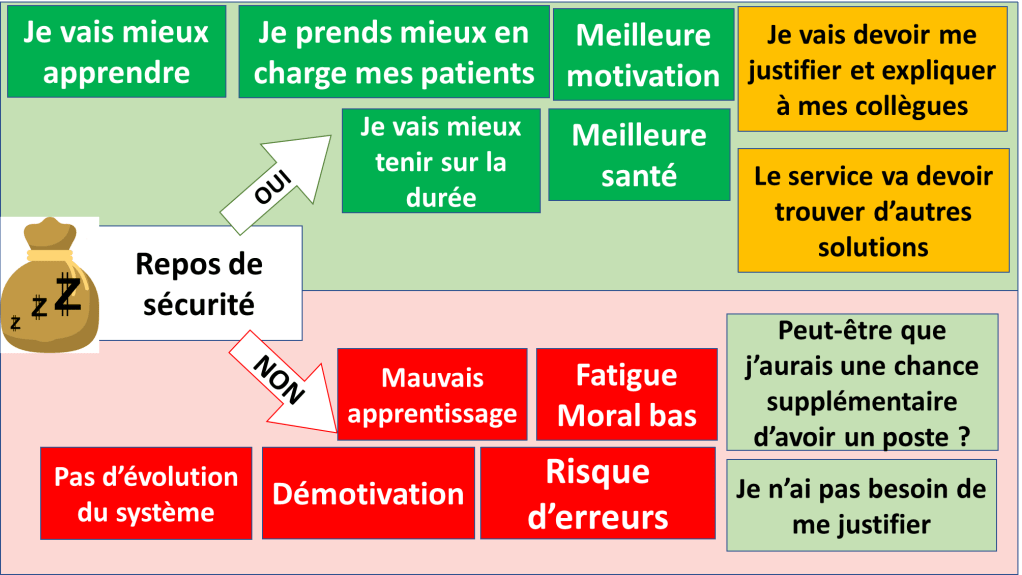
Si certains seront tentés de payer la rançon « pour favoriser son parcours professionnel » ou « pour le service » ou « pour les patients », il faut bien avouer que dans tous les cas il y a un incohérence, non ?
Un ravisseur armé ?
Le ravisseur (dans ce cas fictif, le chef de service) va devoir montrer qu’il est bien armé pour faire pression. Il a besoin d’être crédible pour faire pression.
Méfiez-vous des rumeurs et ne les alimentez pas sans faits : Vous pourriez donner de la force aux menaces d’un ravisseur.
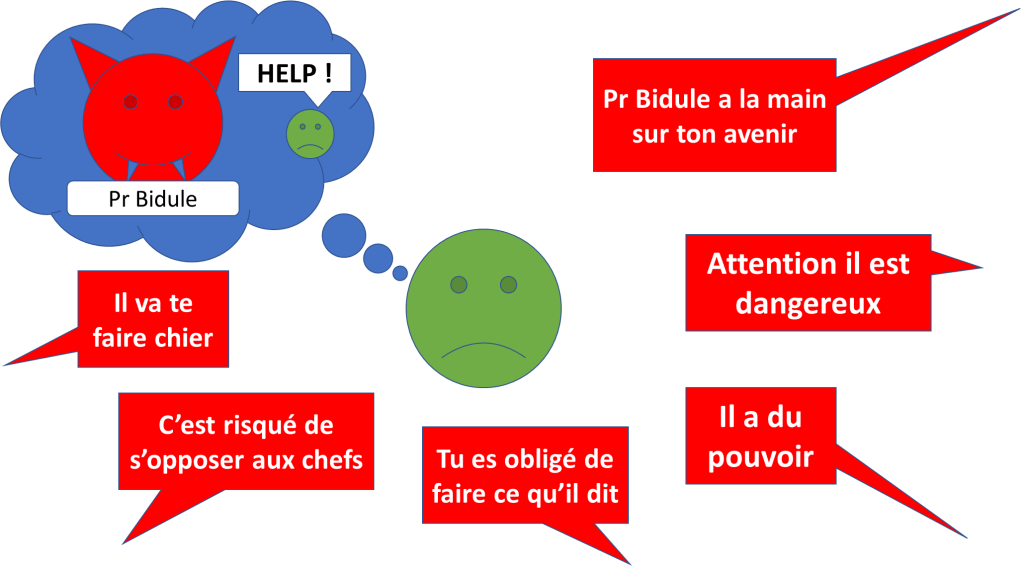
S’il y a déjà eu ce genre d’évènement, il peut être intéressant de savoir comment cela s’est RÉELLEMENT passé.
Etait-ce bien la même situation ? Comment s’est défendue la victime ?
Si quelqu’un ne s’est pas défendu (parce qu’il n’avait pas les ressources pour le faire) cela pourrait être différent pour vous. Et cela pourra appuyer votre argumentaire. Il est (fort) possible que le chef n’ait pas le pouvoir de vous empêcher de continuer votre vie.
Un autre danger que vous pouvez craindre (à raison comme à tord selon les situations) est la réaction de vos collègues.
Malgré la pression ressentie également par les autres internes et chefs, il peut arriver qu’ils cautionnent directement ou indirectement ce genre de violences.
D’autres souffrent également de la situation et veulent que cela change, parmi les collègues, vos chefs, etc.
pas vous retirer le droit de dormir après 24heures d’éveil.
C’est de la maltraitance et personne ne la souhaite vraiment.
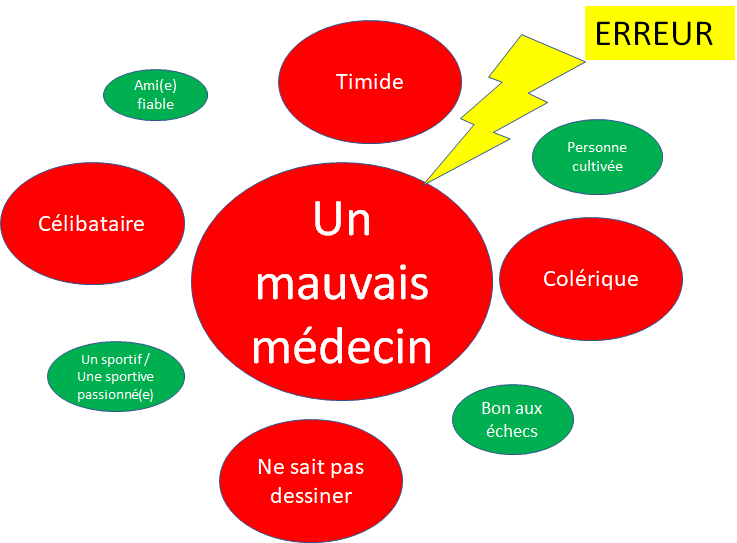
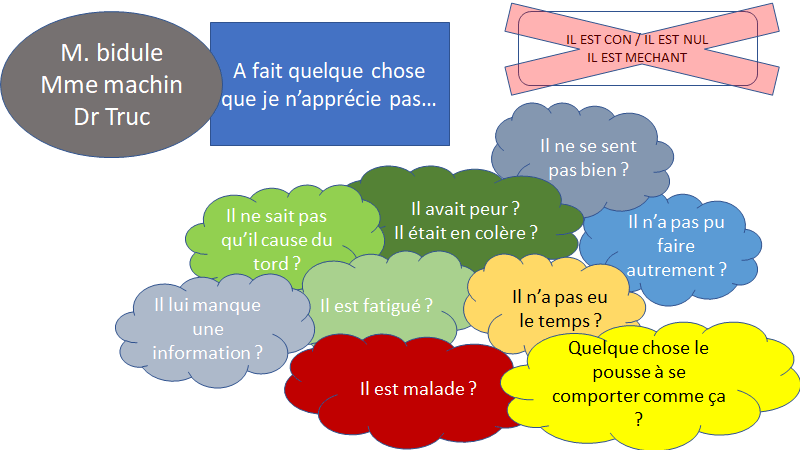
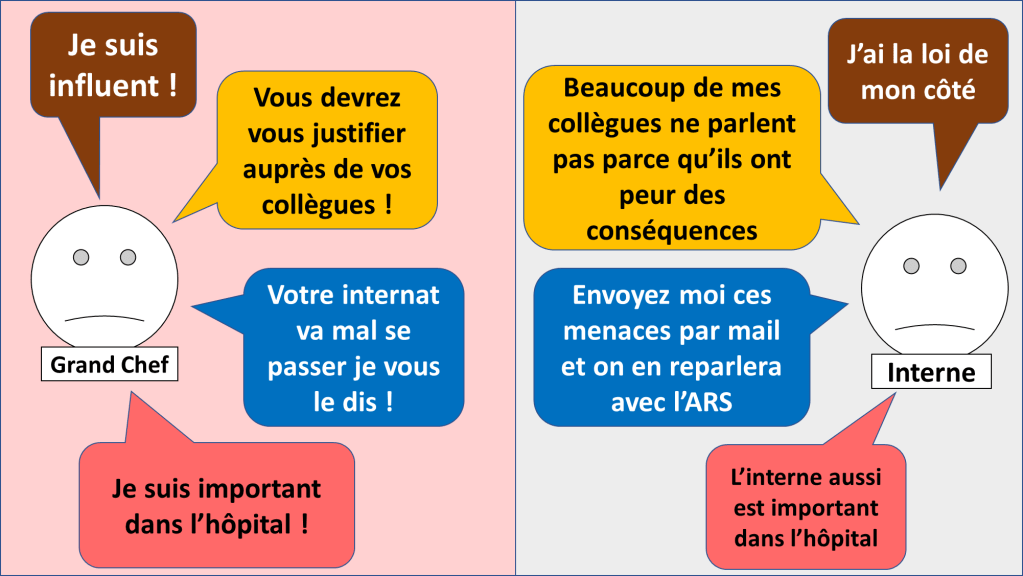
Est-ce que le chef est un « con » ?
Je rappelle tout d’abord qu’expliquer n’est pas justifier. Quelque soit la pression sur le chef, ce n’est pas une raison pour maltraiter les gens.
Mais en dehors de rationalisations déplorables qu’il exprimera (« A notre époque, on n’avait pas de repos de garde », « vous avez choisi de faire médecine pour travailler »…) le chef a ses raisons d’agir qu’il n’exprime pas forcément.
S’il y avait assez de monde pour faire tourner le tableau de garde et soigner les patients sans que personne ne se fatigue, le chef n’aurait aucun intérêt à priver les gens de sommeil et profiter au maximum des gens jusqu’à leur épuisement.
Il est (fort) probable que votre chef lui même soit sous pression et en manque de sommeil. Et dans ce cas, une opposition directe n’aura pas forcément de bons résultats. Le combat à mener n’est PAS CONTRE une PERSONNE mais POUR une amélioration de la SITUATION.

Connaitre ses armes :
Les internes reçoivent peu d’informations sur les recours possibles en cas de non respect de leurs droits.
La définition du harcèlement et vos recours possibles :
(https://www.service-public.fr/particuliers/vosdroits/F2354).
N’étant pas moi même dans le domaine du droit, je ne fournis pas de réponse exhaustive mais invite simplement ceux qui subissent des pressions à regarder les alternatives possibles pour lutter contre le harcèlement.
« Le harcèlement moral se manifeste par des agissements répétés susceptibles d’entraîner, pour la personne qui les subit, une dégradation de ses conditions de travail pouvant aboutir à : une atteinte à ses droits et à sa dignité, une altération de sa santé physique ou mentale, ou une menace pour son évolution professionnelle. »
(Je pense que l’on est clairement dans ce cas)
« Si vous êtes victime de harcèlement moral dans le secteur public, vous pouvez bénéficier de la protection de la loi, que vous soyez fonctionnaire titulaire, contractuel ou stagiaire. Ces agissements sont interdits, même en l’absence de lien hiérarchique avec l’auteur des faits. »
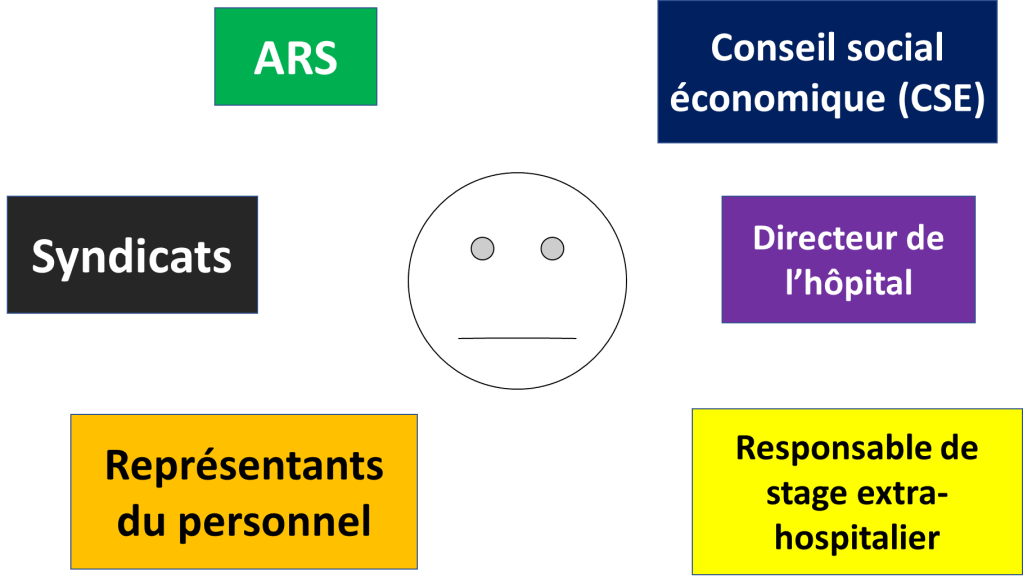
Les recours possibles en cas de harcèlement :
- Alerter le CSE et les représentants du personnel
- Alerter l’inspection du travail
- Médiation
- Saisir le conseil des prud’hommes
- Saisir le juge pénal
Concernant le repos de sécurité
- Le repos de garde est un repos de « Sécurité », pour l’interne/le médecin.
Mais également pour les patients qui auront besoin de quelqu’un avec les idées claires pour être bien soignés. - Le repos de sécurité est dans la loi, depuis 2002.
En cas de non respect, l’interne peut :
- Saisir conjointement le directeur de sa structure d’accueil ou le responsable de son stage extrahospitalier, le directeur de l’unité de formation et de recherche et le président de la commission médicale d’établissement de la structure d’accueil, pour examen de sa situation individuelle;
- Saisir le directeur général de l’agence régionale de santé de la région dans laquelle se situe son unité de formation et de recherche d’inscription en cas de désaccord persistant (les internes et les assistants des hôpitaux des armées saisissent l’autorité militaire compétente).
Cité de « Saisine des instances locales et régionales (art. R.6153-2-4 du CSP)«
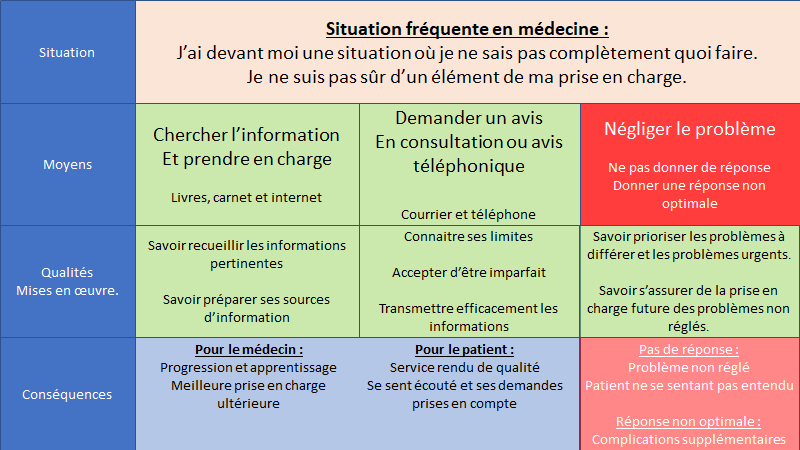
Vous n’avez pas l’habitude de vous défendre et on ne vous a jamais enseigné comment faire (ce qui est probablement le cas pour la majorité des médecins) ?
Dans ce cas, les syndicats peuvent vous aider à vous faire entendre si les moyens conventionnels de discussion ne suffisent pas ou vous paraissent difficile.
A quoi sert-il de connaître ses moyens de défense ?
S’opposer peut être difficile à vivre, et je me doute que malgré nos moyens de défense on ne veuille pas les utiliser. Je sais que des gens jouerons un jeu avec des règles inacceptables plutôt que de s’opposer du fait de la peur des conséquences et de l’énergie que cela demande.
Mais le fait de savoir que vous pouvez contacter des personnes, que vous avez la possibilité de vous défendre et faire valoir vos droits est un moyen de diminuer la charge émotionnelle de la situation. Vous avez une porte de sortie si la situation n’est pas supportable. Je vous invite d’ailleurs à l’utiliser avant que la situation soit trop difficile.
On a peur des conséquences de s’opposer, mais quelles sont les conséquences de la situation ?
A quoi ressemble votre avenir ?
Du fait des horaires de travail, de l’exigence de la médecine, on ne réfléchi que peu aux avantages et aux inconvénients de notre métier. On « suit le mouvement ».
Mais où va t-on ?
Interne, votre chef vous a dit que ce qui était important c’était d’avoir une spécialité de prestige ? D’être reconnu ? De publier ? De voir des cas « intéressants » ?
Mais au bout de 5ans/10ans où vous avez payé le prix de faire « tout ce qu’il fallait » il faut encore être toujours intéressé par la récompense finale (incertaine).

forcément à ce que vous souhaitez faire dans votre vie.
L’objet de la rançon : votre poste futur et votre avenir professionnel
La première chose est qu’il est inutile de donner une rançon à un ravisseur qui ne vous donnera pas ce que vous voulez. Sinon c’est juste du gâchis.
Cet avenir professionnel hypothétique, même si vous êtes sûr que c’est cela qu’il vous conviendra, le chef peut-il vraiment vous le donner ? Même si vous en payez le prix ?
En réalité, même un chef de service à la fois influent et sincère n’a pas toutes les cartes en main. Il peut vous promettre monts et merveilles et ne pas être capable finalement de vous donner ce qu’il a promis. Alors si en plus il n’était pas sincère… Quelles sont vos chances ?

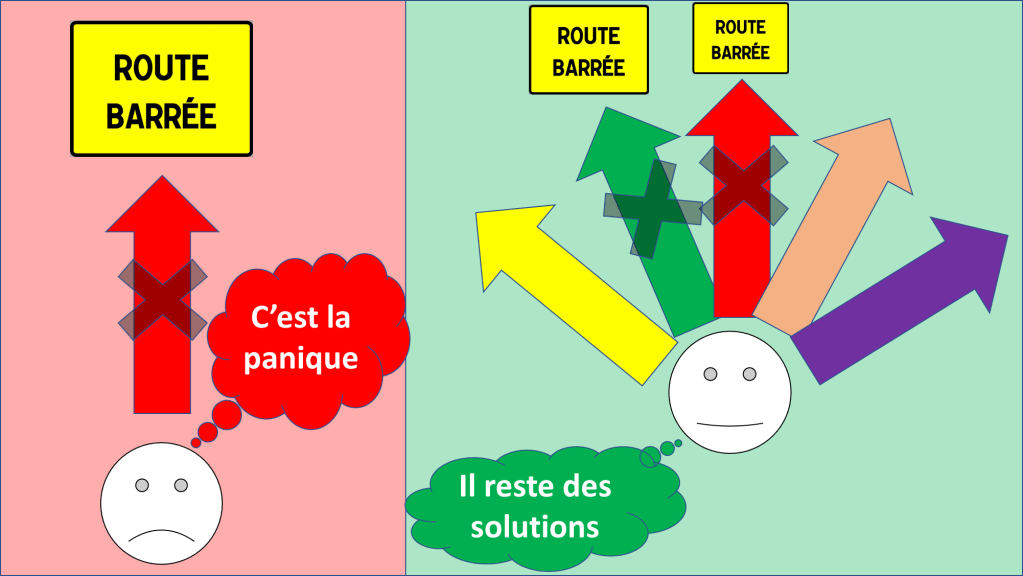
Que va t-il se passer dans le pire des cas ?
Ensuite, il est très important de connaître vos possibilités dans « le pire des cas ».
Si quelqu’un semble prendre votre avenir en otage, réfléchissez à toutes les possibilité de faire sans son aide.
Est-ce que d’autres opportunités sont possibles ? D’autres endroits / d’autres manières d’exercer ?
En conclusion :
Il peut être difficile de défendre ses droits, surtout quand on a l’impression que quelqu’un contrôle votre vie et que vous n’avez pas le choix.
En réalité, vous avez le choix, la question sera plutôt du coût que vous voudrez / pourrez payer. Il faudra donc remettre en perspective ce que vous souhaitez vraiment par rapport au prix à payer.
On vous montrera toujours un prix à payer plus élevé que la réalité.. Le principal obstacle sera la communication avec les autres acteurs du système, qui cautionnent parfois le harcèlement même quand ils en sont victimes.
Cherchez du support (Connaître la loi, prévenir les responsables pédagogiques, discuter avec les autres soignants qui ne sont pas d’accord avec la situation, communiquer avec les syndicats) pour votre démarche car se battre demande de l’énergie.